Остеоартроз коленного сустава: признаки, диагностика и способы лечения
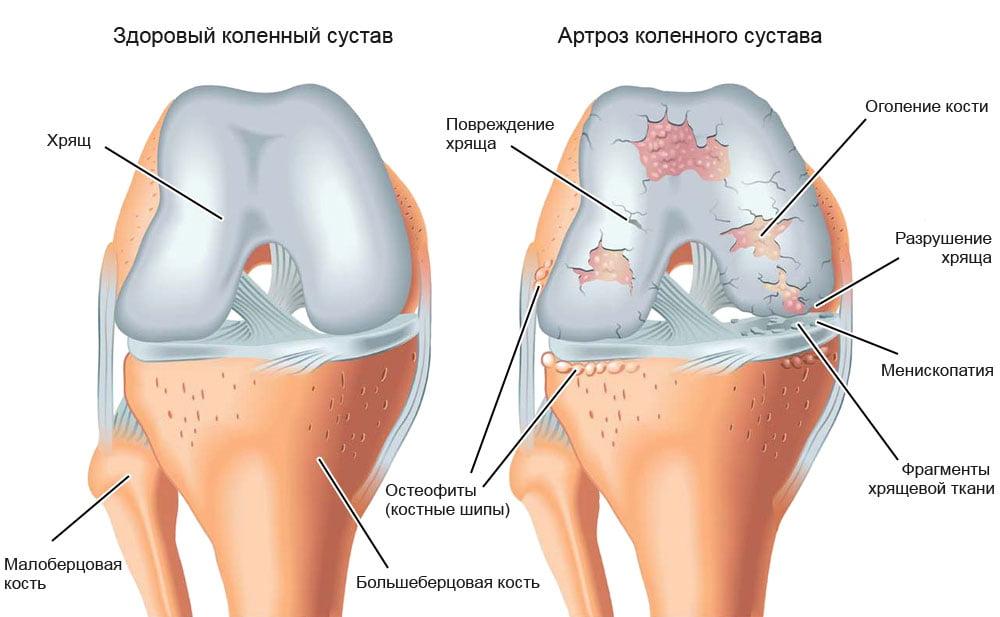
Остеоартроз коленного сустава – хроническое дегенеративно-дистрофическое заболевание, характеризующееся прогрессирующей деградацией и потерей тканей суставного хряща колена. На почве патологии, которая разрушает сустав, развиваются боли в ноге и ограничение подвижности. В медицинской терминологии данный патогенез чаще называют гонартрозом – конкретизирующим термином, непосредственно указывающим на коленную локализацию остеоартроза (артроза). По последним данным российских исследователей, в России на 10 тыс. населения 100-120 человек больны гонартрозом. Специалисты прогнозируют к 2020 году увеличение количества заболевших вдвое.
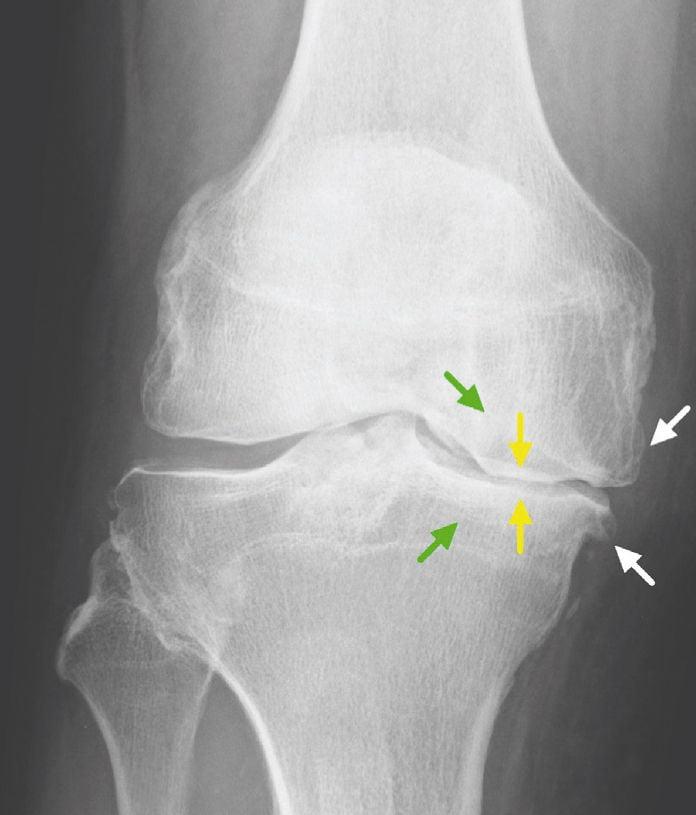
Стрелками указана зона деградации внутреннего мыщелка правого КС.
Остеоартроз коленного сустава – коварный патологический процесс, по статистике, он у 80% пациентов вызывает заметное снижение качества жизни, а у 10%-21% становится причиной инвалидности. Быстрой инвалидизации особенно подвержены люди пожилой возрастной группы. Остеоартрозы чаще всего поражают именно коленный отдел, то есть по частоте встречаемости среди всех дегенеративно-дистрофических суставных патологий гонартроз занимает 1 место. В структуре всех ортопедических заболеваний на эту патологию приходится от 30% до 55%. Болезнь может поражать как один сустав, так и одновременно два коленных сустава. Наблюдения показали, что порядка 30% пациентов с подтвержденным диагнозом имеют двухсторонний ОА (поражены оба колена).
Распространенность ОА коленных суставов у женщин несколько выше, чем у мужчин. При этом при первичном обращении в группе пациентов мужского пола доминируют лица молодого возраста – до 45 лет, в женской группе преобладают пациентки от 55 лет и старше. В возрасте 65+, независимо от половой принадлежности, рентгенологические признаки патологии в разной степени тяжести диагностируются у 80% людей. Основу этиологии патогенеза составляют многочисленные приобретенные и врожденные факторы, где одно из ведущих мест занимает хроническая травматизация суставных концов коленного аппарата вследствие неправильного режима физических нагрузок. Это – не единственная причина, все провоцирующие факторы в ходе статьи еще будут указаны.
Остеоартроз коленного сочленения ведет к стойкой утрате функций важного биологического сегмента конечности. Человек начинает испытывать трудности в ходьбе, мучения от боли, зачастую больной становится зависимым от специальных опорно-поддерживающих приспособлений и посторонней помощи. По факту, заболевание резко снижает трудоспособность и социальную адаптацию индивида, кроме того, оказывает негативное влияние на психологическое состояние. Вызывает тревогу и тот факт, что порядка 2/3 пациентов являются людьми трудоспособного возраста, которым всего от 40 до 60 лет. Исходя из этого, лечение должно быть грамотно спланировано и осуществляться незамедлительно.
Чем раньше патологический процесс будет идентифицирован, тем больше надежд можно возлагать на эффект от консервативной помощи. Но не все так просто. Замечено, что порядка 40% пациентов обращаются к врачам слишком поздно, когда дегенерации основательно уже погубили коленный сустав и последовали осложнения. На запущенные формы и поздние стадии болезни, к сожалению, консервативные методы не действуют, здесь уже сможет помочь только оперативное вмешательство.

Причины остеоартроза коленного сустава
Основополагающая причина механизма появления патологии – нарушение метаболизма хрящевых структур со сдвигом баланса катаболизм-анаболизм, то есть когда процессы разрушения клеток хряща преобладают над восстановлением. Изначально необратимым изменениям подвергаются гиалиновый хрящ, покрывающий сочленовные поверхности сустава, и субхондральная пластинка, которая находится под суставным хрящом. ОА характеризуется прогрессирующим течением, и он не останавливается на разрушении гиалинового покрытия и субхондральной кости. По мере прогрессии дегенеративный патогенез способен в той или иной мере активизироваться во всех составляющих единицах колена – менисках, синовиальной оболочке, капсуле, связках и т.д.
Патоэтиология у остеоартроза коленных суставов довольно разнообразна. Специалистами были выделены основные распространенные факторы-провокаторы болезни, рассмотрим их.
1) Неадекватно высокий уровень физической активности и нагрузок на нижний отдел туловища в повседневной жизни:
- занятия профессиональным спортом, танцами;
- чрезмерно длительная ходьба во время рабочей смены;
- частое поднятие тяжестей;
- долгое сидение на корточках или с поджатыми под себя коленями, стояние/перемещение на коленях;
- значительная нагрузка на бытовом уровне (несоразмерный труд по дому, на даче и др.).
2) Предшествовавшая травма в области коленного сустава:
- местные ушибы, например, падения на колено, удары по нему чем-либо;
- локальные вывихи и мышечные растяжения;
- повреждения связочного аппарата (разрывы, растяжения);
- травмы менисков со смещениями, разрывами, полуразрывами;
- перелом коленной чашечки или мыщелков, малоберцовой, бедренной или большеберцовой кости.
3) Врожденные аномалии строения костно-суставно-мышечного аппарата (дисплазии):
- недоразвитие/деформация голени;
- слабость/укорочение бедренных мышц;
- врожденный вывих надколенника;
- гипермобильность сустава;
- врожденная вальгусная или варусная позиция коленей.
4) Сопутствующие патологии в анамнезе, например:
- подагра;
- ревматизм;
- сахарный диабет;
- красная волчанка;
- тиреоидит;
- тяжелые аллергические заболевания;
- локальный варикоз и др.
5) Избыточный вес тела:
- при ИМТ 25,1-27 кг/м2 (средняя степень риска);
- при ИМТ 27,1-30 (высокая степень);
- при ИМТ более 30 кг/м2 (критически высокая предрасположенность к гонартрозу).
6) Ранее проводимые хирургические вмешательства на коленном суставе, не связанные с остеоартрозом, к примеру:
- менискэктомия;
- пластика связок;
- установка фиксаторов, пластин по поводу переломов и т. п.
7) Низкая физическая активность:
- при дефиците двигательной активности в конечностях снижается кровоснабжение, угнетаются обменные процессы, теряют силу мышцы и связки, что создает благоприятную почву для появления дегенераций в коленных и других сочленениях ног.
8) Постменопауза.
- с наступлением климакса у женщин выработка эстрогенов значительно снижается, и эти гормоны в урезанном количестве не в состоянии на таком же надлежащем уровне, как ранее, оказывать защитное влияние на суставы.
Как одну из причин, специалисты называют наследственность. Если ваши родители, бабушки или дедушки болели остеоартрозом, то вы входите в группу риска. Кроме того, более уязвимы к болезни люди от 45 лет и старше. С 45-летнего возраста отмечается выраженное сокращение биологических функций, организм претерпевает так называемый возрастной метаболический стресс, из-за чего костно-хрящевые ткани утрачивают былую прочность.
Любой из этого списка фактор (или совокупность 2-х и более) может послужить началом локального метаболического расстройства в коленных суставах и, как следствие, развития остеоартроза. На трущихся суставных поверхностях, окутанных гиалиновым хрящом, появляются трещины, разволокнения, изъязвления. Хрящ становится тонким, неэластичным, шероховатым, бугристым. В связи с этим снижаются амортизационные и скользящие свойства сустава, движения между сочленяющимися поверхностями затрудняются из-за гибели тканей хряща и уменьшения по этой же причине суставной щели.
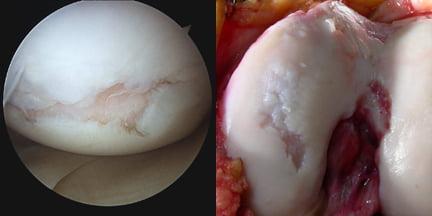
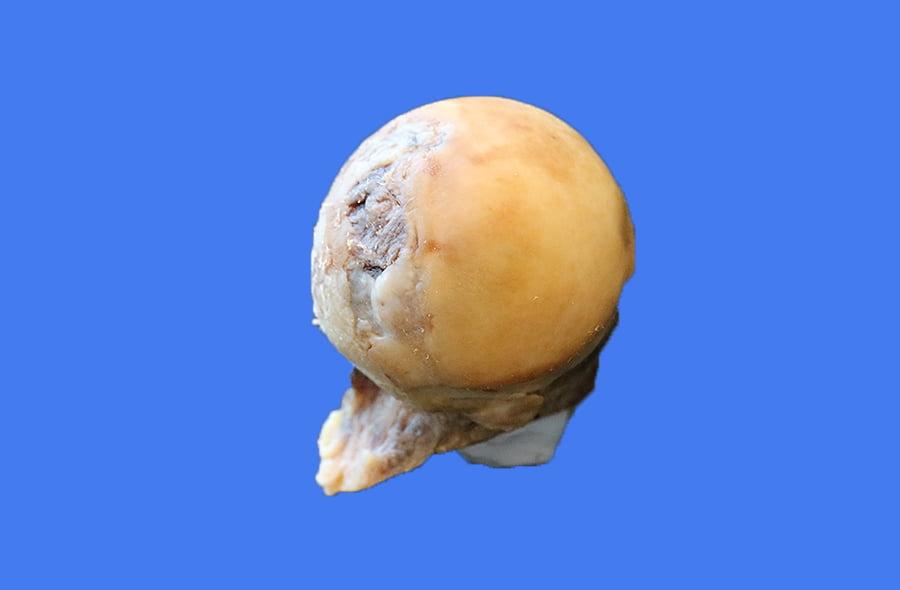
Что видит хирург во время операции. Гиалиновый хрящ имеет повреждения на поверхности.
Патологически повышенное внутрисуставное трение наряду с прогрессирующими биоизменениями приводит в конечном счете к тому, что хрящевая зона полностью исчезает (стирается), частично или полностью разрушается субхондральная пластинка, стыкующиеся костные концы оголяются. Оголенные мыщелки бедренной кости трутся об обнаженную большеберцовую кость в верхнем эпифизе и/или об надколенник, происходит патологическое смещение поверхностей соприкосновения, сустав все больше и больше деформируется.
По той причине, что заболевание приводит к деформациям суставной конструкции, в медицинской терминологии часто можно встретить такую формулировку диагноза, как «деформирующий остеоартроз коленного сустава». Выраженные деформации наиболее свойственны поздним этапам развития. Поэтому слово «деформирующий» чаще употребляется врачами в отношении остеоартроза последних стадий.
Симптомы: ранние, поздние проявления
Основная жалоба при ОА колена – болевой синдром. В начале болезни боль, как правило, носит механический характер, то есть проявляется и нарастает в момент или после продолжительной двигательной активности, при долгом стоянии на одном месте или спуске по ступенькам, в конце рабочего дня. Ощущаться болезненные признаки могут как изнутри, так и по передней, задней, боковой поверхности колена. По характеру первая боль, как правило, ноющая, тупая, тянущая. Она сначала непостоянная и неострая, причем на первых порах вызвана спазмом мышц. Ранняя механическая боль, обусловленная физическими нагрузками, имеет свою особенность: в периоды покоя и отдыха самостоятельно утихает (для поздних стадий это нехарактерно). К одним из первых симптомов также относят утреннюю скованность в проблемном колене, которая обычно длится 30-40 минут, пока человек не расходится.

Боль в коленном суставе при ходьбе по ступенькам.
Продолжительно сохраняющаяся и часто проявляющаяся боль иногда (чаще на начальных, промежуточных стадиях) провоцирует вторичный синовит, из-за чего она ощущается и в покое. Избыточное скопление синовиальной жидкости, как реакция на болевой синдром и воспаление, вдобавок вызывает проблемы со сгибанием/разгибанием колена или усугубляет уже наступившую сгибательно-разгибательную дисфункцию. В развернутой стадии возможны варианты стартовой боли, что обозначает появление болевого синдрома с началом ходьбы, который в процессе передвижения за 15-30 минут снижается. Болезненные явления могут снова проявиться при продолжающемся увеличении нагрузки на проблемное колено.
Запущенные случаи нередко сопровождаются возникновением синдрома заклинивания сустава. Заклинивание характеризуется внезапной острой болью простреливающего характера и блокированием движений в коленном отделе. Болевой шок вместе с блокадой провоцируется наличием во внутрисуставном пространстве свободных хондромных фрагментов (кусочков хряща), которые защемляются между суставными поверхностями. Механическое препятствие в виде заклинивания также может создавать костный шип (остеофит), внедряющийся в мягкие ткани. Устраняется блокада при своеобразном повороте ноги, однако не всегда человек самостоятельно справляется с разблокировкой колена.
Мы охарактеризовали распространенные варианты развития болевого синдрома, но стоит заметить, что наряду с ним происходит существенное снижение объема движений, функций устойчивости, видоизменение форм опорно-двигательного сегмента. На раннем этапе есть боль, но в целом функции и конфигурация сустава еще сохраняются практически в полном объеме. С наступлением второй и последующих фаз заболевания отмечается их прогрессивное нарушение, появляются другие симптомы. Для полной ясности клинической картины представляем все типичные для коленного остеоартроза симптомы:
- локальный болевой синдром, особенно он выражен в движении;
- ощущение стягивания, скованности в колене;
- суставная крепитация при движении в виде скрежета, хруста, щелчков;
- болезненное и/или затрудненное сгибание, выпрямление ноги, вращение;
- слабость четырехглавой мышцы бедра (бедренные мышцы подвергаются сильной атрофии при запущенном гонартрозе);
- ощущение подкашивания больной ноги;
- припухлость и потепление кожных покровов над суставом;
- изменение стереотипа походки (на предпоследней, последней стадиях прогрессирует хромота);
- вальгусное или варусное искривление больной нижней конечности (развивается на поздних стадиях).
Чем дольше срок у заболевания, тем ярче, чаще, длительнее болит коленный сустав. Притом он может беспокоить не только при нагрузках, но и в обездвиженном состоянии, в том числе и во время ночного сна. Более того, усиление дегенеративных изменений будет стабильно сужать диапазон активных и пассивных движений, доведя его в результате до минимума.
Полезно знать! При первичном ОА коленного сустава риски образования аналогичного вида поражения на той же конечности, но в тазобедренном отделе, составляют 15%-18%. А вероятность развития коксартроза с противоположной стороны от проблемного колена находится в пределах 30%. Коленные и тазобедренные суставы очень тесно взаимосвязаны функционально – проблема в колене в итоге способна плохо отразиться на ТБС и наоборот. Поэтому не занимайтесь самолечением, эта болезнь требует профессионального подхода, индивидуального для каждого отдельного случая.
Диагностика: методы обследования
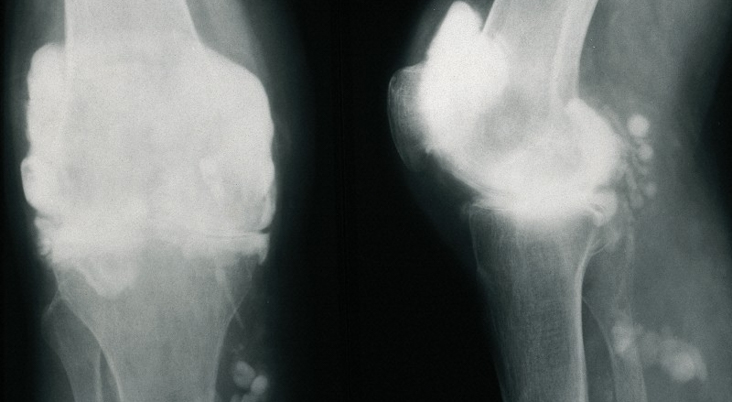
Для остеоартроза коленного сустава, как и других сочленений, патогномических лабораторных признаков не существует. У большинства пациентов анализы крови и мочи показывают нормальные результаты. Поэтому лабораторные методы исследования клинической ценности не представляют. Общепринятым способом для выявления гонартроза в настоящее время является рентгенография коленных суставов. Рентген обязательно изначально делается на двух суставах с целью анатомо-физиологического сравнения двух однотипных костных соединений. Выделяют 3 главных рентгенографических признака, по которым можно утверждать о наличии данного диагноза, – это:
- остеофиты по периферии суставных поверхностей;
- сужение суставной щели (в норме ее ширина составляет 6-8 мм, параметры зависят от многих факторов, в числе которых рост, возраст, пол, др.);
- субхондральный остеосклероз.
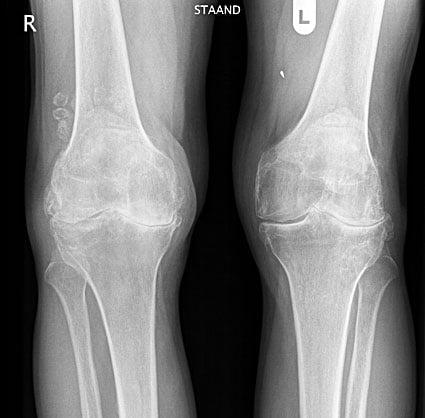
Двухстороннее отсутствие суставных щелей.
Однако указанные признаки в самый-самый начальный период развития остеоартроза на рентгене еще могут отсутствовать. Если врач не видит по данным рентгена отклонений, при этом пациент пришел с жалобами на периодическую боль или, к примеру, на рецидивирующую отечность по непонятным причинам, важно провести дообследование. Дообследование также целесообразно включать в диагностический процесс и при установленном диагнозе рентгенологически с целью получения развернутой информации о состоянии коленных структур, в частности мягких тканей и внутрисуставной жидкости.
Лучшими вспомогательными методами в отношении ОА на любой из стадий, а также для дифференцирования данной патологии от других, признаны магниторезонансная томография (МРТ) и артроскопия. Что касается компьютерной томографии: она уступает возможностям этих двух процедур, так как недостаточно четко визуализирует мягкие ткани. Ультрасонография (УЗИ) из всех способов является самым слабым диагностическим инструментом.
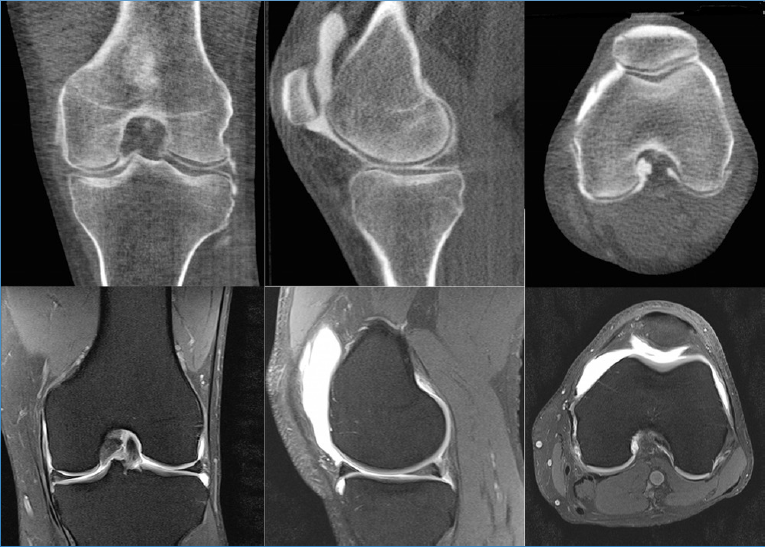
МРТ.
МРТ показывает даже мельчайшие поверхностные поражения хряща на суставных концах, а ведь именно с этой хрящевой стуктуры начинают возникать первые дистрофические изменения. Кроме того, по данным МРТ можно дать объективную оценку состоянию синовиальной оболочки, капсулы, окружающих мышц, сухожилий, связок, нервно-сосудистых образований, продуцируемой синовии. Магниторезонансные томографы обнаруживают кисты и другие новообразования, в том числе костные дефекты.
Не худшими возможностями обладает артроскопическая диагностика, однако она предполагает малоинвазивное вмешательство с введением внутрь коленного сустава визуализирующей оптической системы. С помощью артроскопии, кроме высококачественного исследования изнутри всех структурных элементов сочленения, параллельно еще можно сделать пункцию внутрисуставного выпота, очистить полость от так называемого артрозного «мусора».
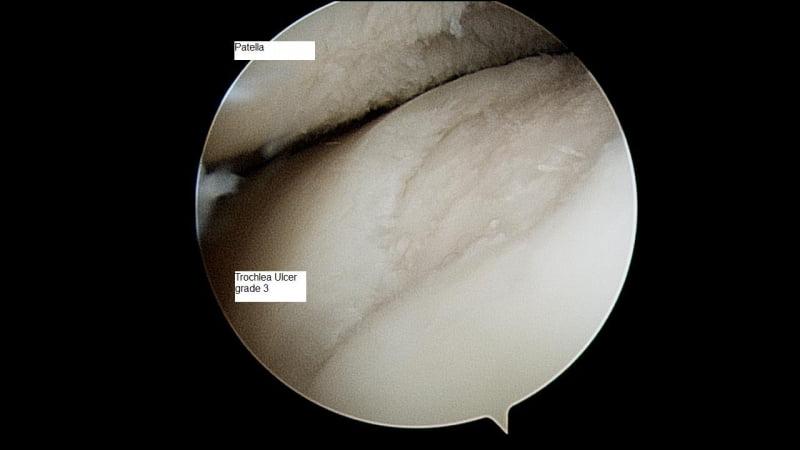
Вид через артроскоп.
Помимо инструментальных методов, в структуру диагностики обязательно входит проведение в ходе первичного осмотра специальных тестов. Доктором выполняется пальпация места поражения, оценка объема движений в различных положениях обследуемого участка конечности, определение нарушения чувствительности. После установления диагноза аналогичного плана тест-осмотр и рентгенография будут периодически проводиться для наблюдения за состоянием коленного отдела и оценки эффективности проводимой терапии.
Стадии и степени остеоартроза колена
Классификация стадий ОА колена в ортопедии предлагается в двух вариантах: по Н.С. Косинской (3 стадии) и по Келлгрену-Лоренсу (4 стадии). В отечественной практике одинаково часто обращаются и к первому, и ко второму классификатору поражений костно-суставного аппарата. Обе классификации сориентированы на определении следующих признаков:
- снижение высоты и неровность межсуставной щели;
- деформация сочленовных поверхностей;
- присутствие дефектов с выраженными контурами;
- утолщение подхрящевых участков кости по причине остеосклероза;
- образование субхондральных кист (на рентгене выглядят в виде светлых пятен в районе бедренных и большеберцовых мыщелков, в пределах коленной чашечки).
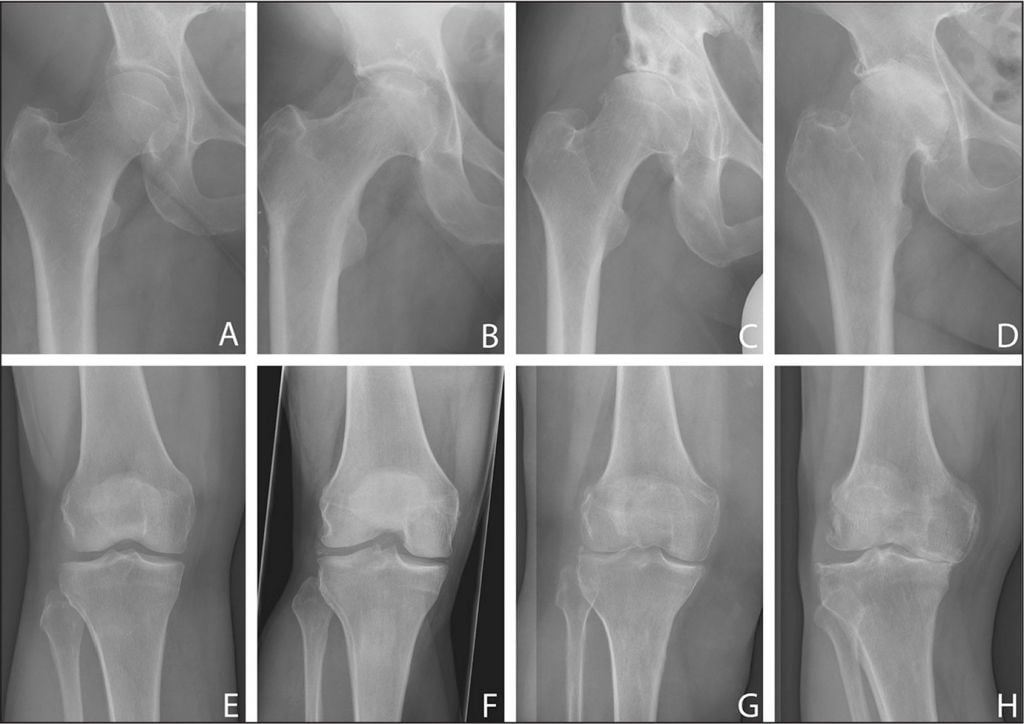
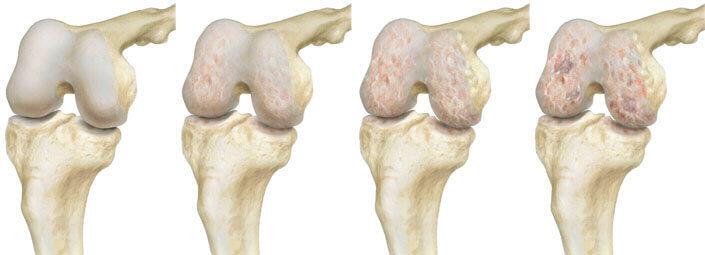
Слева — направо показана динамика разрушений.
Мы предлагаем ознакомиться со стадированием гонартроза, рекомендованным Косинской.
| Стадия | Рентгеновские признаки, клиника проявлений |
| I (легкая) | Изменения малозаметны, могут восприниматься за норму. Щель в прямой проекции может быть нормальной или слегка суженной. Обнаружить незначительное ее сужение возможно при сопоставлении правого и левого сустава. Однозначно скажет о зародившемся функциональном и морфологическом неблагополучии хряща, легкий остеофитоз. Он является компенсаторной реакцией в ответ на изменение эластичных качеств хряща. Остеофитоз на этой стадии слабо выражен, характеризуется наличием крошечных остеофитов в единичном количестве по краю суставных костей. Однако краевых наростов в начальной стадии может и не быть вовсе. Клинически 1 стадия протекает относительно легко с неинтенсивной кратковременной болью по поводу долгого физического переутомления и минимальными нарушениями функций колена, что многими людьми не воспринимается за что-то серьезное. |
| II (средняя тяжесть) | Размеры суставной щели колена, по сравнению с нормой, резко уменьшены в 2-3 раза. Такое сильное сокращение щели говорит об уже отягощенной морфологии суставного хряща, выраженности его повреждений. Преимущественно сужение щели характеризуется неравномерностью, в соответствии с тяжестью дегенеративного процесса. Эпицентры максимального сужения концентрируется в суставной зоне, на которую приходится наивысшая доля нагрузки. Такой зоной чаще становится медиальная (внутренняя) часть сустава. На 2 стадии также обнаруживаются по краям суставных поверхностей крупные остеофиты, выявляется склероз замыкательной пластины, иногда определяется кистозная перестройка субхондральной кости. Рентген-снимки фиксируют небольшое нарушение конгруэнтности, умеренной выраженности деформацию костных эпифизов, образующих коленный сустав. Проявляется резко выраженным усугублением функций коленного аппарата с явным ограничением движений, которые на первоначальной фазе иногда и немного были затруднительными. Дополнительно присоединяется относительно умеренная ограниченность всех других видов физиологических движений, хруст, прихрамывание. Боль выраженная, нередко наблюдается небольшая локальная отечность, есть мышечная гипотрофия вблизи сустава. |
| III (тяжелая степень) | Щелевидный просвет между поверхностями сустава полностью исчезает или прослеживается, но с очень большим трудом. На финальной стадии обнаруживается много острых и массивных остеофитов, которые тотально окружают сочленяющиеся поверхности, сливаясь со смежной костью. Рентгенографическая картинка показывает грубейшие деформации сочленения колена (внушительную расширенность и уплощенность поверхностей), значительное поражение остеосклерозом эпифизов коленообразующих костей, наличие СХ кист. Сустав выразительно отклонен от вертикальной оси конечности (по вальгусу или варусу). Клиническая картина проявлений отличается видимым утолщением колена и вынужденным его положением. Локомоторный и опорный потенциал сустава снижен до критичного уровня, при этом в нем уже не проявляется крепитация. Мышцы атрофированы по всей ноге, особенно сильно поражается четырехглавая мышца. Конечность окончательно выведена из строя, самостоятельно передвигаться невозможно, прогрессирует хромота. Болевой синдром достигает пика, становится крайне мучительным, беспокоящим постоянно, независимо от времени суток и физической активности. Третья стадия инвалидизирует человека. |
Консервативное и хирургическое лечение
Принцип лечения – консервативный или хирургический – подбирается в строго индивидуальном порядке высококвалифицированным специалистом соответствующей специализации. Лечащий врач – ортопед или ортопед-травматолог. Сразу отметим, что эта патология по своей природе неизлечима. К сожалению, наступившим дегенерациям и их последствиям обратного пути нет. Возрождения хрящей, естественного восстановления форм сустава в силу биологических особенностей костно-хрящевой системы невозможно достичь, какими бы таблетками, уколами, физиотерапевтическими, мануальными приемами не осуществлялось лечебное воздействие.
Поэтому важно четко осознавать, что консервативные методы разработаны для профилактических и симптоматических целей, а именно для:
- предупреждения возникновения остеоартроза (если его еще нет);
- подавления темпов дегенерации (при наступившей болезни) за счет активизации трофики тканей в коленном суставе, изменения образа жизни, грамотного распределения нагрузок на опорно-двигательный аппарат;
- купирования боли и воспаления, снижения/профилактики атрофии и контрактур;
- улучшения подвижности конечности и качества жизни, насколько это возможно при существующем патогенезе.
Доказано, что продуктивных результатов можно ожидать от консервативного лечения при его внедрении на начальной стадии болезни и отчасти на старте 2 ст., пока большая часть хряща еще сохранена. Ближе к середине 2 этапа развития и на 3 стадии медикаментозные и физикальные мероприятия утрачивают свою силу, в большинстве своем вообще не помогают даже мало-мальски сдвинуться в положительную сторону.
Безоперационные тактики с целью контроля над болезнью включают комплексное применение методов физической и медикаментозной реабилитации (курсами):
- местные и наружные препараты НПВС (н-р, Ибупрофен, Диклофенак или Кетопрофен, Мелоксикам) при болевом синдроме;
- хондропротекторы, которые могут замедлить прогрессирование гонартроза (Дона, Афлутоп, Структум или др.);
- (витамины Е,С и В, калия оротат, ФиБС и др.);
- лечебная физкультура (разрабатывается, назначается врачом, обучение должно проходить исключительно под руководством тренера по ЛФК);
- физиопроцедуры (электрофорез, импульсная терапия, ультразвук, магнитолечение, ванны на основе сероводорода и радона, пр.);
- внутрисуставные уколы кортикостероидов, используемые в крайних случаях, – при невыносимой продолжительной боли с частыми рецидивами, тяжелом синовите, которые не купируются обычными лекарствами нестероидного ряда.
Если первый курс стероидных инъекций в сустав окажется недостаточно эффективными, более проводить его не имеет смысла, в срочном порядке нужно оперировать колено.
Затягивать с проведением операции при отсутствии эффекта от консервативной терапии нежелательно. Своевременная хирургия позволит провести оперативное вмешательство без трудностей, легче перенести хирургическую процедуру с минимальными рисками осложнений, быстрее и качественнее восстановиться. Приоритетной системой лечения в современной ортопедии и травматологии при запущенных формах ОА с локализацией в коленном суставе остается оперативное вмешательство по методу эндопротезирования. Эндопротезирование – замена коленного сустава функциональным эндопротезом – позволяет в короткие сроки:
- полностью исправить коленные деформации (О-образные, Х-образные);
- качественно восстановить анатомию и функции локомоции, опороустойчивости, амортизации в проблемном сегменте конечности;
- вернуть пациенту безболезненную физическую активность, избавив от инвалидности и возобновив нормальный уровень трудоспособности.
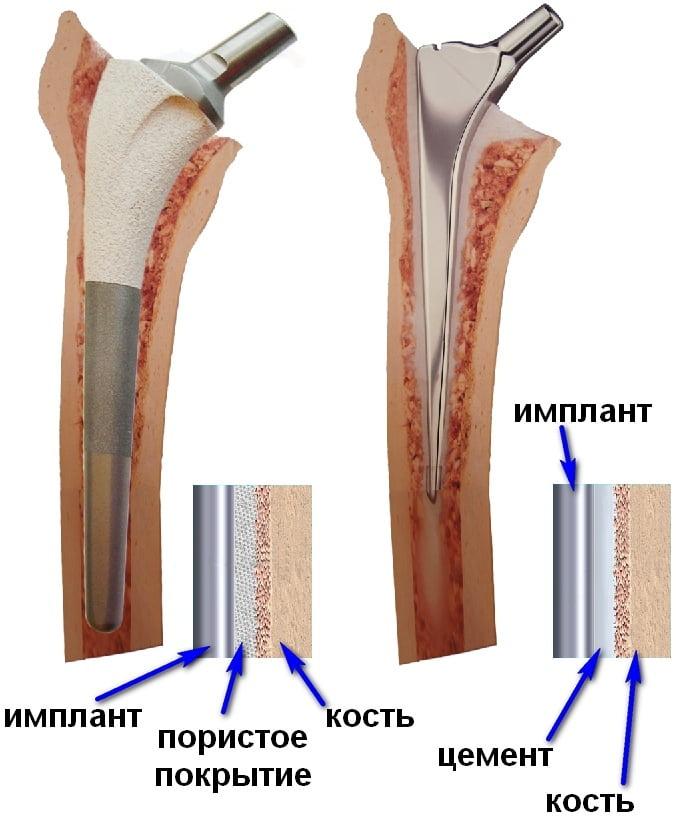
В зависимости от показаний, индивидуальных особенностей организма пациента протезирование может быть выполнено по принципу частичной или тотальной замены сустава с цементной, бесцементной или гибридной фиксацией. Уникальные протезы полностью имитируют механику и анатомию «родного» сочленения человека или его отдельных компонентов. Они обладают высочайшей прочностью, лучшими качествами жесткости и упругости, отличной биосовместимостью с организмом, окружающими биологическими тканями, жидкостями. Производятся импланты из высокотехнологичных сплавов металлов (титановых, кобальтохромовых и др.). Полные конструкции в среднем служат 15 лет и более, но при условии идеально выполненной операции и послеоперационной реабилитации.
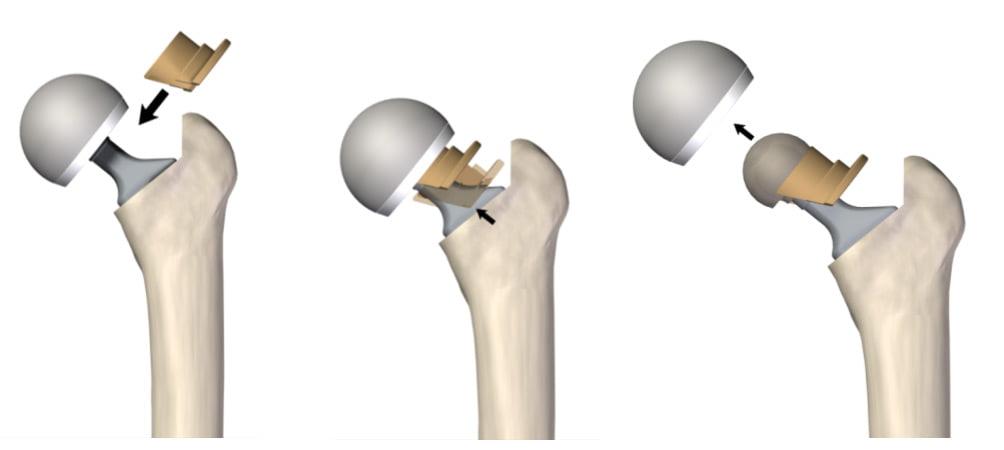
Перед вживлением имплантата пораженное костное соединение удаляется, поверхности суставных костей подвергаются тщательной хирургической обработке и подготовке к установке эндопротеза. Если пациенту будет ставиться тотальная конструкция эндопротеза, она будет состоять из полносборной искусственной копии здорового коленного сустава, включающей:
- фиксированный или мобильный большеберцовый компонент в виде платформы на ножке, идентичной форме поверхности соответствующей кости;
- полиэтиленовый вкладыш (амортизационная «подушечка»), который закрепляется в большеберцовом компоненте;
- бедренный компонент округлой формы, соответствующей формам мыщелков бедра;
- элемент надколенника (устанавливается не всегда, только при плохом состоянии хрящевого слоя коленной чашечки).
Частичная замена (одномыщелковая) подразумевает малоинвазивное протезирование только одной половины коленного сустава – медиального или латерального бедренно-большеберцового костного соединения. После любого вида эндопротезирования осуществляется комплексная реабилитация, нацеленная на предупреждение постоперационных последствий, восстановление мышц и движений протезированной конечности. Реабилитация после замены коленного сочленения продолжается до полного восстановления пациента, обычно на это уходит 2,5-4 месяца.

Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.