Что такое эндопротезирование тазобедренного сустава от: как проводится операция
Это высокотехнологичное оперативное удаление родного нежизнеспособного сустава с последующей имплантацией искусственного ТБС (эндопротеза). Во всем мире ежегодно выполняют до 500 тыс. подобных вмешательств людям с патологиями тазобедренного сустава, отзывы о лечении достаточно хорошие. Процент развития серьезных послеоперационных осложнений ничтожно мал – 1-2 %, что внушает большие надежды на успех.

Видео разрушения ТБС:
Ревизионная хирургия назначается в связи необходимостью замены изношенного протеза по окончании срока эксплуатации или вышедшего из строя устройства по причине возникших осложнений (инфекции, травм и пр.).
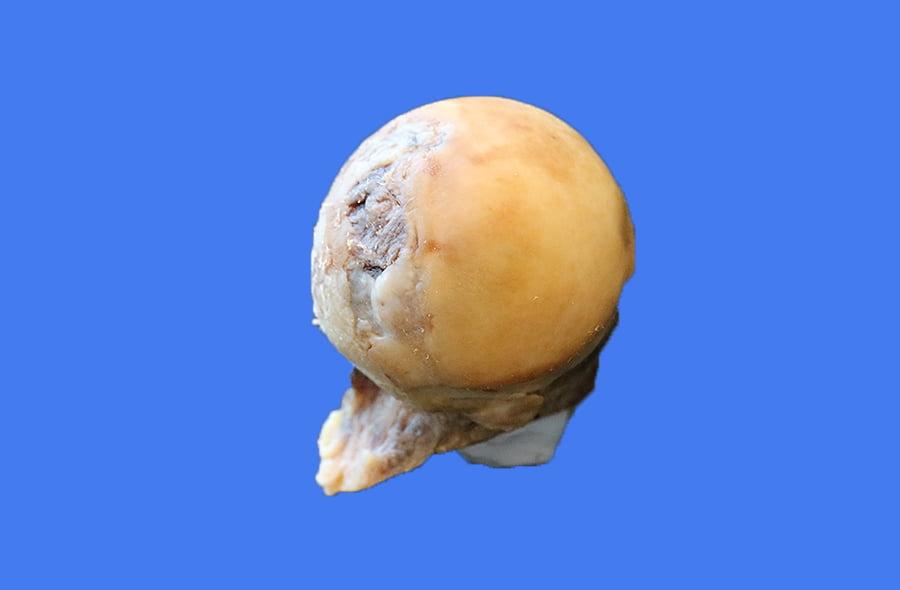
Коксартроз.
Показания
Если консервативное лечение уже не в силах улучшить качество жизни, хирургия является единственным способом возобновления нормальной амплитуды движений и ликвидации боли. Основные показания следующие:
- деформирующий артроз, или коксартроз (одна из самых частых причин дегенеративно-дистрофической природы);
- ревматоидного и любого другого системного генеза дегенеративно-дистрофические патологии с дислокацией в ТБ отделе;
- перелом шейки бедра (вторая по распространенности проблема, нуждающаяся зачастую в срочной установке эндопротеза);
- врожденная или приобретенная дисплазия (вывих) ТБС (преимущественно встречается первый тип аномалии);
- асептический некроз бедренной головки, то есть омертвение хряща вследствие локального нарушения кровообращения.
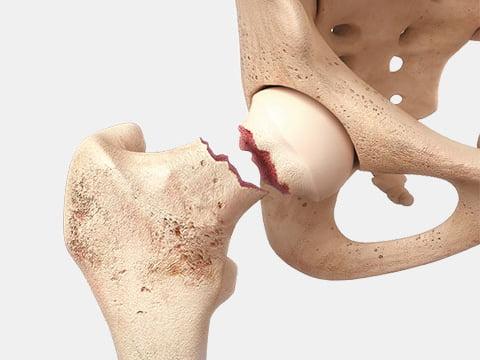
Один из видов перелома шейки бедра.
При переломах шейки перспективы на восстановление самые что ни на есть отличные, поскольку до травмы хромоты еще не было.

Пожилым людям такое лечение может существенно продлить жизнь за счет сохранения движения.
Еще недавно после переломов ТБС пациент был приковыван к постели, где он доживал максимум свой последний год. В травматологии, попросту не было еще способа установки искусственного сустава. Сегодня если своевременно поменять шейку сустава вместе с головкой бедра на долговечный имплантат, человек продолжает жить как и до травмы. Особенно актуальным такая хирургия является для пожилых людей, у которых срастание костей проблематично.
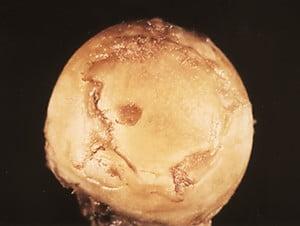
Поверхность головки ТБС на последней стадии артроза.
Процедура учитывает возрастное бессилие организма – агрессивным методам наркоза (общей анестезии) пожилого человека не подвергают, обезболивание может проводиться при помощи высокоэффективной и безопасной местной анестезии. После операции разрешается ранняя активизация пациента, при этом реабилитация проходит относительно легко и быстро.
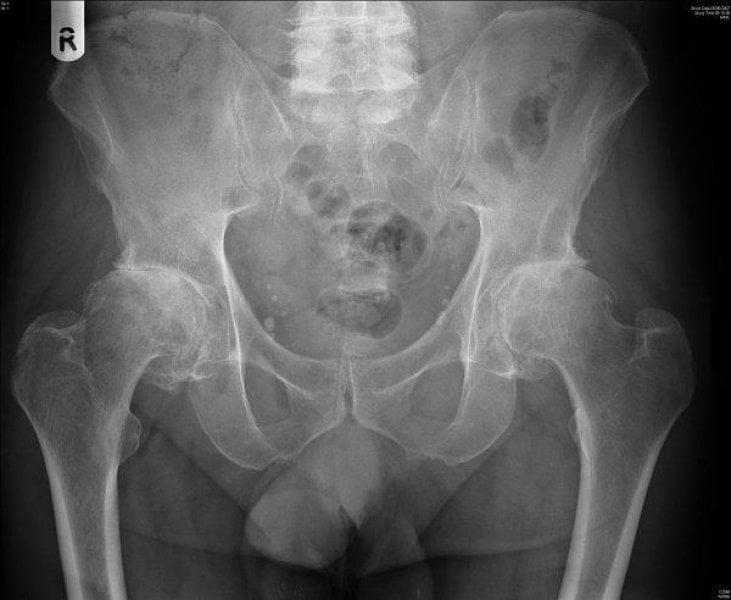
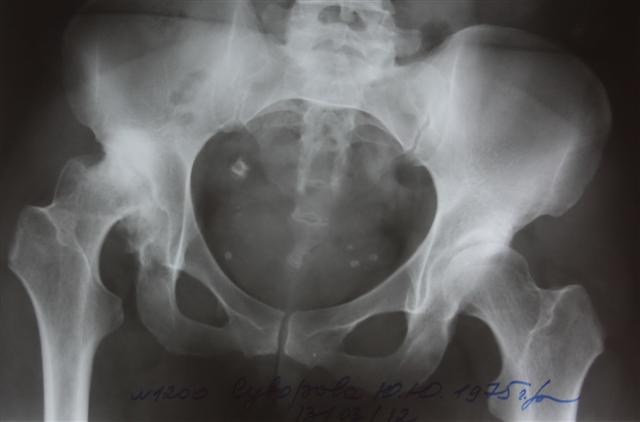
Двухсторонний коксартроз, обратите внимание на симметричное отсутствие суставной щели обоих суставов.
Отметим, жидкое протезирование не лечит суставы. Если кто-то все еще надеется на чудодейственное исцеление необратимых изменений посредством внутрисуставных инъекций, раскроем секрет, он попросту теряет деньги и время. Хрящ уже не восстановится, если имеется коксартроз 3 степени, и уколы здесь делать бессмысленно.
Противопоказания
Их не много, что дает возможность довольно широко применять методику, дарить пациентам свободу и легкость движений, причем даже людям преклонных лет:
- сердечный порок с критическим сбоем ритма сердца;
- тяжелой формы дыхательная и сердечно-сосудистая недостаточность;
- хронические заболевания в декомпенсированной фазе;
- сложно поддающийся контролю сахарный диабет;
- местные инфекционные и воспалительные процессы;
- общие инфекционно-воспалительные патологии в обострении;
- серьезные психические нарушения;
- ярко выраженный остеопороз костных тканей;
- венозный тромбоз конечностей;
- ожирение 3 степени (условное противопоказание);
- непереносимость материалов эндопротеза и используемых медикаментов.
Лучшие клиники эндопротезирования тазобедренного сустава, например, в Чехии, Германии, Израиле, принимают людей, которым было отказано в лечении в медучреждениях на территории своего государства.
Виды операций
В зависимости от характера поражений ТБС подбирается хирургическая техника. Если необходима полная замена, будет применен тотальный эндопротез; если обновление поверхности головки, тогда берется поверхностного вида имплантат; и т.д.
Разные виды, от частичного, до онкологического.
Хирургический подход может быть:
Малоинвазивный способ
В таком медицинском направлении, существует две хирургические техники выполнения артропластики:
- классическая;
- малоинвазивная.
Оперировать технически намного проще, если операционная рана будет большой. Поэтому ортопеды-травматологи утверждают, что классическая процедура на крупных суставах, все же, в неоспоримом приоритете.
Во многих клиниках практикуют малоинвазивный подход, используя почти в 2 раза меньший разрез, чем при традиционном вмешательстве. Однако и передовые хирурги с достаточным опытом все больше сходятся во мнении, что лучше лишний раз не рисковать, а использовать проверенную, традиционно устоявшуюся тактику, стандарт протезирования – создавать аккуратный разрез с прямого бокового доступа, длиной приблизительно в 13 см.
Согласно минимально инвазивному приему разрез равен примерно 7 см. Наиболее часто применяемые доступы, обеспечивающие менее травматичный с точки зрения физиологии подход, задне- и переднебоковые. Достоинствами миниинвазивного вида являются сохранность отводящих мышц, компактность операционной раны, ускоренный темп реабилитационного восстановления. Клинические исследования показывают, что интраоперационные кровопотери при щадящем вмешательстве незначительные, болевой синдром в постоперационную фазу менее выражен по сравнению со стандартной процедурой.
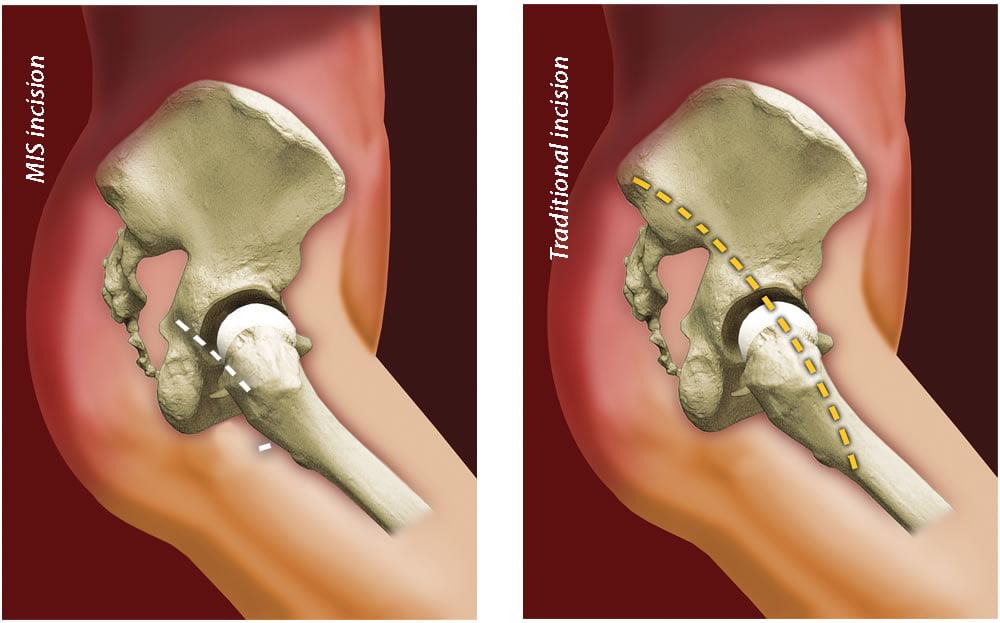
Наглядное сравнение размеров разрезов при классической(справа) и малоинвазивной(слева) методике.
Госпитализация
Всю необходимую информацию относительно подготовительных предоперационных мероприятий предоставляет лечащий доктор. Также на этой стадии хирург определяется с выбором эндопротеза и планирует каждый шаг, а анестезиолог подбирает подходящий вид анестезии на основании показателей здоровья пациента.
В клинике поступившего больного тщательно обследуют различные специалисты:
- осмотр у основного специалиста (ортопеда-травматолога);
- рентген, МРТ, УЗИ т/б сустава, при необходимости эндоскопическое обследование проблемного отдела;
- консультация узкопрофильных врачей (терапевт, кардиолог, иммунолог, анестезиолог, стоматолог, гастроэнтеролог и пр.);
- общий и биохимический анализ крови;
- коагулограмма (определяет работу системы гемостаза, в частности механизм и время свертываемости крови);
- тест на группу и резус-фактор крови;
- клинический анализ мочи;
- флюорография;
- электрокардиограмма.
Анестезия
Теперь осветим главные моменты, касающиеся наркоза, который применяется при замене двух тазобедренных суставов. По правилам допускается использование общей (полной эндотрахеальной), спинальной, эпидуральной анестезии или комбинацию двух последних видов.
К первому методу обращаются в крайне редких случаях, почти 90% операций выполняется либо под спинальным, либо под эпидуральным обезболиванием, оба подхода относятся к местному (регионарному) типу наркоза и не сопровождаются отключением сознания.
- Если вам будет показана спинальная анальгезия, тогда в субарахноидальное пространство позвоночника будет внедрена ультратонкая игла, через которую анестезиолог в спинномозговую жидкость произведет введение оптимальной дозы раствора-анестетика, за счет чего произойдет блокада передачи нервных импульсов.
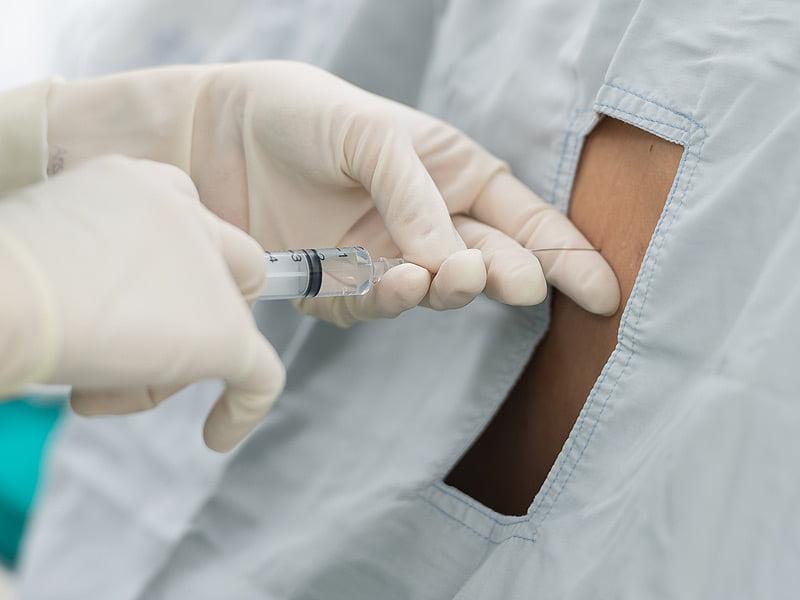
Сам укол практически безболезненный.
- Если эпидурально, тогда наркоз будет подаваться через тонкий катетер в перидуральное пространство позвоночного столба. Такой прием приводит к полной потери болевой чувствительности в активной зоне оперирования.

Частичный наркоз лучше как для врача, так и для пациента.
Ход операции
Хирург самостоятельно определяет, по какой технологии производить замену, какой применить доступ и какую модель импланта устанавливать, исходя из конкретной клинической ситуации. А сейчас проведем краткое описание этапов хирургии.
- После действия анестезии и широкой антисептической обработки кожных покровов, коагулятором или скальпелем выполняется разрез по межвертельной линии до открытия сустава.
- Далее выполняется под правильным углом и уровнем пересечение бедренной кости в зоне шейки. Разверткой врач создает канал в подвергнувшемся остеотомии трубчатом элементе.
- Затем в созданный выпор вставляют клиновидную ножку, которая идеально должна совпадать с его параметрами, поэтому обработка данной кости должна пройти на безупречном уровне. На конусообразную верхушку ножки насаживается шаровидное тело имплантата.
- Сзади или спереди, в зависимости от примененного доступа, бедро смещают в сторону и приступают к подготовке вертлужной впадины. Используя долото и фрезы, специалист всецело удаляет гиалиновый хрящ с ее днища. Имплантат (чашу) вставляют в очищенное ложе. В него помещают полиэтиленовый вкладыш.
- Осуществляется вправление компонента бедра в чашку. После в рану ставится дренаж, рассеченные ткани ушиваются, на конечность накладывается повязка.
Принцип хирургии при всех видах оперативных вмешательств, о которых мы упомянули ранее, почти одинаков.
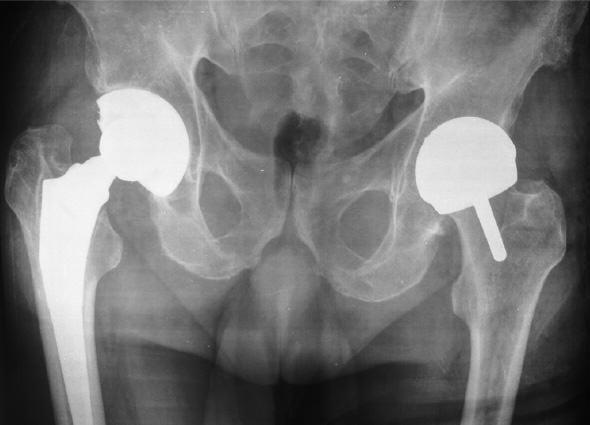
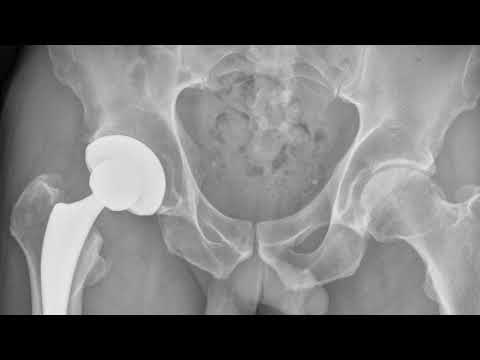
Интересный случай, двухсторонняя замена ТБС, но по разным технологиям. Слева тотальное протезирование, справа поверхностное.
Одновременное двустороннее эндопротезирование ТБС, рекомендуется в исключительно редких ситуациях, операционная травма будет больше, а, следовательно, и риск осложнений возрастет.
Виды фиксации сустава
В ортопедии и травматологии разработаны 3 способа фиксации, это:
- цементный;
- бесцементный;
- комбинированный.
При цементном креплении ваш новый сустав «посадят» на медицинский цемент на основе акрилатов. Замешанный раствор застывает очень быстро, за 10 минут, образуя плотный монолит, отличающийся мегапрочностью. Цементный раствор вводят в канал трубчатого элемента и углубление повздошной кости, а затем на него осуществляют «посадку» структурных единиц, входящих в комплект эндопротеза. Этот прием как нельзя лучше подходит для пожилых людей и пациентов, у которых обнаружен остепороз. Фиксируемые поверхности у таких имплантов глянцевые.

Вертлужные компоненты импланта ТБС, розовая поверхность из керамики, белая из полиэтилена.
Бесцементная фиксация – это самый распространенный прием. Его принцип заключается в заколачивании деталей, у которых поверхность шероховатая, в подготовленные кости. Сразу, естественно, прочной связи с костями не свершится, имплантат должен хорошо обрасти соединительнотканными структурами, на что уйдет до 3 месяцев.
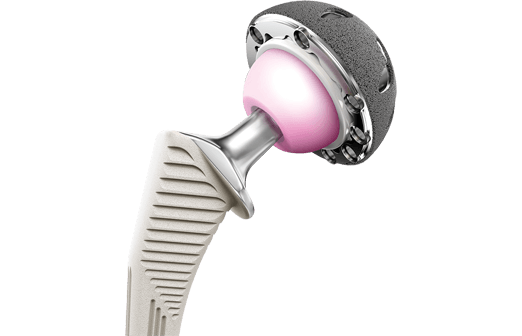
Эндопротез Zimmer.
Комбинированное протезирование – это сочетание двух рассмотренных технологий единовременно в ходе одной операции. Подобной версии технология предназначена для тех, у кого обнаружена различная плотность кости бедра и таза. Когда какая-то из костей имеет хорошие показатели минеральной плотности, в то время как другая находится в неудовлетворительном состоянии.
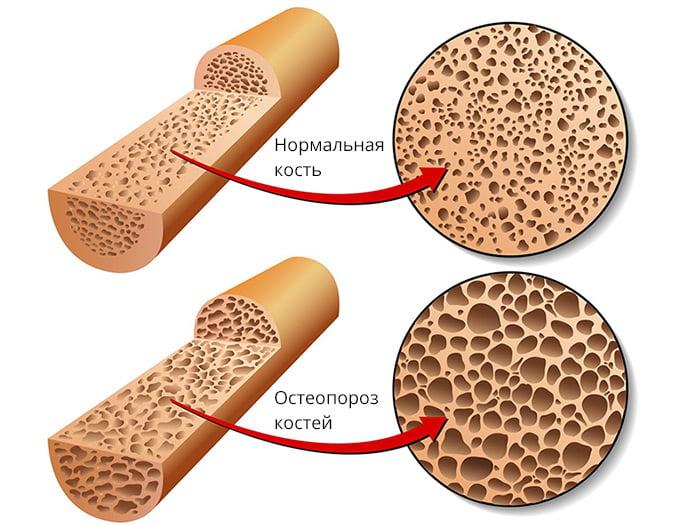
Остеопороз как видите делает кость рыхлее.
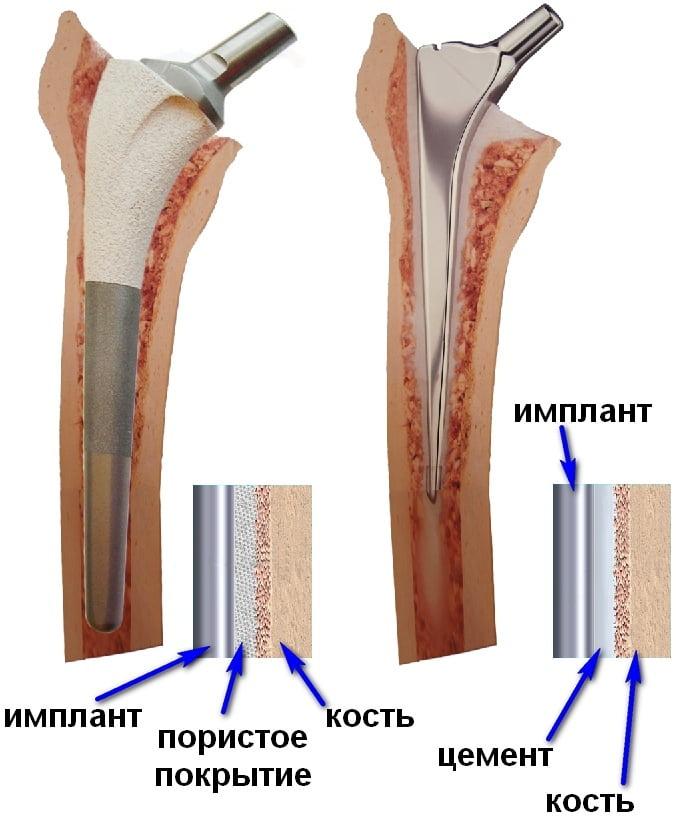
Именно состояние кости определяет какой тип фиксации будет использован.
Виды эндопротезов
Эндопротезная продукция, представлена следующими производителями:
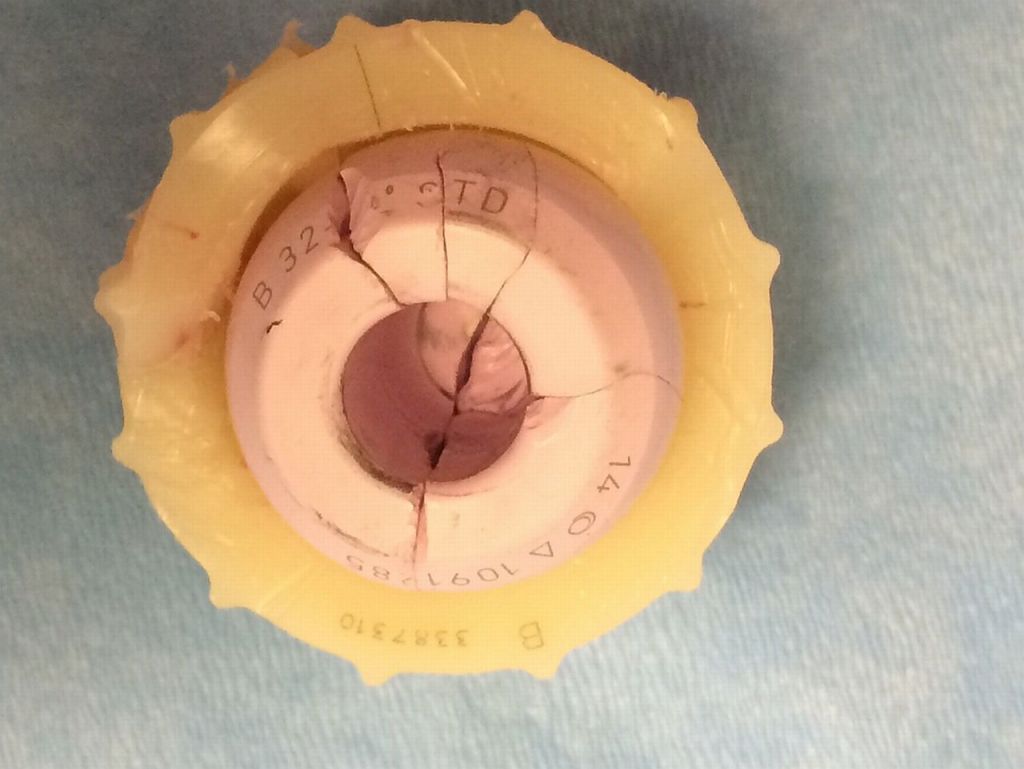
Керамика может треснуть, и если этому суждено случиться, то это в равной степени может произойти независимо от производителя импланта, потому что керамика всегда используется одной торговой марки.
Нельзя выделить из числа перечисленных брендов лучшего. Технологический подход, сборка, материалы, разнообразие типоразмеров, видовой ассортимент у всех одни и те же. Любой имплантат располагает самыми отменными техническими характеристиками. Поэтому отдавать свой приоритет какой-то определенной фирме попросту не имеет смысла. Высококачественные составляющие из диоксида циркония для всех моделей из керамики производит крупный концерн Ceramtech (США).

Линейка керамических компонентов.

Пара трения
Пара трения может быть разной: полностью металлической, керамической или в сочетании с полиэтиленом. Подбор узла трения определяется многими критериями: возрастом, весом, полом, физическим статусом, предполагаемым уровнем активности, заболеваниями в анамнезе и характером и тяжестью основной патологии. Больному может быть рекомендована любая из сочетающихся вариаций, фигурирующая в этом списке:
- металл-металл;
- металл-полиэтилен;
- керамика-керамика;
- керамика-полиэтилен.

Примеры полностью керамической пары трения.

В данном случае изображена комбинированная пара трения с полиэтиленом в качестве вертлужного компонента.
Объективно лучший вариант керамика-перекрестносвязанный полиэтилен. Это – современная комбинация, которая обеспечивает превосходную амортизацию и скольжение, отлично имитируя работу здорового сустава и гарантируя полную амплитуду движений.
Срок службы протеза
При корректно проведенной операции, грамотной реабилитации и строгом соблюдении правильного образа жизни, искусственный аналог тазобедренного сустава прослужит 20-30 лет. По возвращении домой необходимо не забывать об особенном режиме:
- чаще ходить, не допуская переутомления;
- ходить на костылях сколько сказал специалист, который наблюдает вас;
- продолжать заниматься лечебной гимнастикой, освоенной вами еще в медучреждении;
- следить за общим самочувствием и обращаться в больницу при любых недомоганиях, даже если они не связаны с протезированной ногой;
- следить за осанкой в момент сидения и в вертикальном положении;
- не перекрещивать ноги, кроме того, вы должны сидеть после эндопротезирования так, чтобы колени не находились на одном уровне с бедрами и, тем более, не превышали его;
- избегать интенсивных видов спорта, требующих совершения прыжков, поднятия тяжести, резких рывков телом и махов ногами.
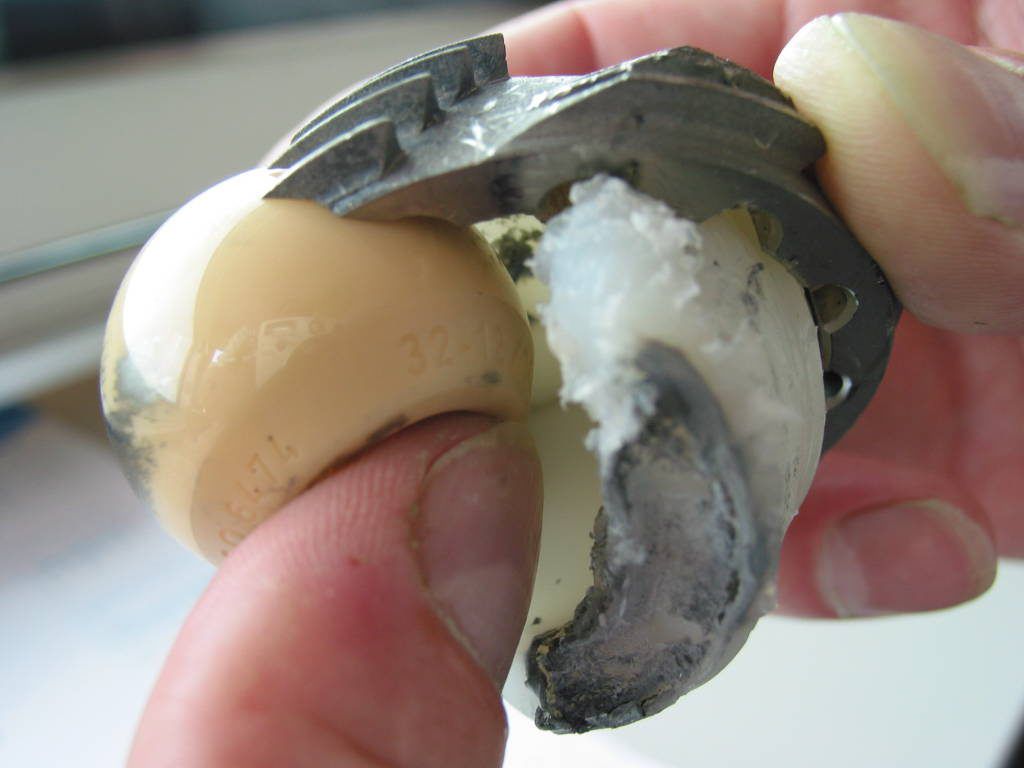
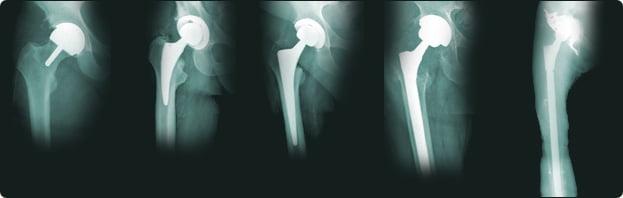
Такое лечение позволяет жить активно без боли, но перегибать палку не стоит, потому что может произойти такой износ импланта как на фото.
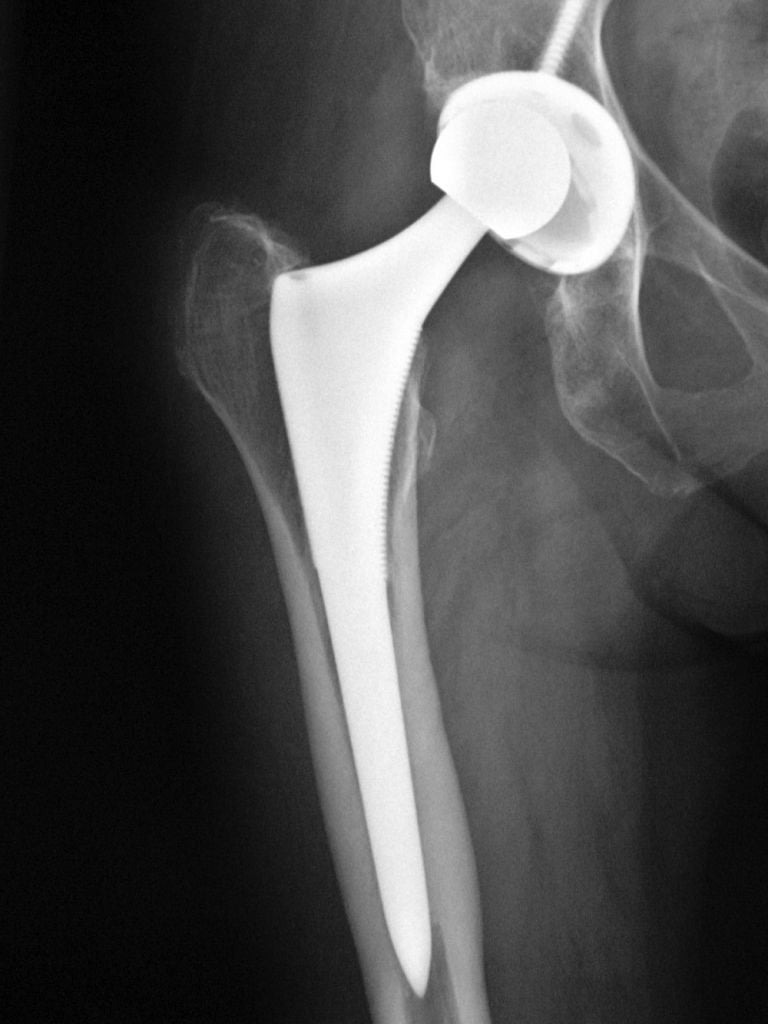
У слишком активных пациентов со временем может истончиться полиэтиленовый вкладыш, как это изображено на данном снимке.
Добрый день. У меня есть вопрос. После эндопротезирования тазобедренного сустава, таз перегосился вниз со стороны оперированной ноги. Врачи говорили, что, когда начну наступать на ногу, он встанет на место. Но я уже почти наступаю полностью на ногу, но таз зафиксирован в косом положении, нога получается будто длинее на 5 см, но длина ног одинаковая на самом деле. Мышцы таза при наступании неподвижны, не дают ему подняться вверх. В спокойном положении оперированная нога всегда согнута в колене получается, а таз опущен вниз с этой стороны. При этом после зарядки, растяжки, я могу выпрямляя ногу в колене приподнимать оперированную часть таза выше, ставя его на место, но это вызывает ощущение дискомфорта и сильного натяжения. Потом снова всё «коченеет». Какие упражнения нужно выполнять, чтобы таз встал на место? Операция была 2 месяца назад, сустав установлен успешно, таз не повреждён. Возможно ли, что он встанет на место?
Комментарий оставлен 15/04/2022 в 12:53 пп
Везде ищу информацию не могу найти. Можно ли кататься верхом на лошади, после эндопротезировния тазобедренных суставов?
Комментарий оставлен 23/10/2018 в 9:12 дп
10.102017 мне была проведена операция позамене тазобедренного сустава. Мне 58 лет и я достаточно активна на следующий день встала на костыли много ходила , выписалась через неделю и уже с тростью чувствую себя прекрасно ,но на улице встретила знакомого врача и он отругал что рано оставила костыли , говорит что инплант должен обрасти хрящом ‘а ты ходишь и не даёшь хрящу расти .Вопрос кто прав ходить мне или беречься и растить хрящ? Ps я благодарна моему врачу за операцию за внимательность и не бойтесь этой операции прошло всего 20 дней я забыла боль хромоту бессонные ночи из-за постоянной боли я сейчас по дому хожу без трости беру только на улицу для безопасности спасибо всем врачам у вас самая лучшая работа
Комментарий оставлен 02/11/2017 в 9:13 пп
Внимательно почитала статью, но не поняла по поводу последующей реабилитации. Это всё должно проходить под контролем врача, так ведь, то есть пациент должен находиться у вас в клинике. Сколько это займет времени? Я хочу, чтобы сделали операцию моей бабушке, но не смогу 90 дней при ней находиться. В таком возрасте (бабушке 70) трудно выполнять необходимые упражнения, не уверена, что ей это будет под силу. Тогда выздоровление затянется? Коротко: хочется знать, сколько времени занимает реабилитация у людей в этом возрасте и могут ли быть проблемы с протезом, если не выполнять все упражнения в полной мере.
Комментарий оставлен 26/09/2017 в 6:54 дп
Отвечаем коротко :)
Проблемы могут быть в любом возрасте. Поэтому надо взвешивать все за и против и решаться на лечение.Комментарий оставлен 26/09/2017 в 3:47 пп
У моей бабушки был перелом шейки бедра год назад, сейчас ей 79 лет и она практически прикована к постели, может только сидеть, и то с трудом. В операции по эндопротезерованию нам отказали (в Челябинске), по причине того, что бабушка гипертоник, якобы это является противопоказанием, она может не перенести операцию.
1. У вас в статье в перечисленных противопоказаниях нет гипертонической болезни, непонятно теперь, является ли это препятствием для проведения операции? Вы уверены, что это не ошибка?
2. Если не является, можно ли спустя год после перелома провести операцию, и каковы шансы у бабушки встать на ноги? Очень хочется помочь ей, может мы теряем время?Комментарий оставлен 19/09/2017 в 7:09 дп
После операции на тазобедренный сустав, нужно сразу выполнять определенный комплекс упражнений или стоит подождать? Знаю что реабилитация играет важную роль, но хотелось бы уточнить когда именно можно начинать заниматься спортивными нагрузками. Наверное только после того как пройдет полное заживление, но на это может уйти тоже не мало времени. Если есть грамотный инструктор по ЛФК, то наверное все вопросы он решает и помогает быстрее адаптироваться после операции.
Комментарий оставлен 12/09/2017 в 6:12 дп
Я не совсем поняла по поводу реабилитации. Срок реабилитации 90 дней.Это целых три месяца. Как происходит эта реабилитация, в каких условиях? Объясните, пожалуйста.Все время реабилитации проходит в домашних условиях или под строгим присмотром врачей? Ведь ели остаться дома один на один с проблемой можно начать жалеть себя и перестать заниматься в полную силу. Эффекта я так понимаю тогда не будет вовсе? И еще один момент. Может ли период реабилитации пройти не так успешно, как это планируется и не станет ли ситуация хуже, чем вообще до оперативного вмешательства. Извините, что так много вопросов.
Комментарий оставлен 05/09/2017 в 8:09 дп
Хотелось бы узнать поподробнее о следующем «На следующий день после оперативного вмешательства, чтобы не допустить развития негативных процессов в организме и восстановить полную подвижность нижней конечности назначается ежедневная ходьба, комплекс ЛФК, дыхательная гимнастика, медикаментозное лечение, курс физиотерапии. » А может быть такое, что этого недостаточно? А если после операции самочувствие и ухудшится? Что делать?
Комментарий оставлен 24/08/2017 в 9:42 дп
Добрый день, Ирина! Не мучайте себя догадками, а думайте о положительной статистике успешности.
Комментарий оставлен 01/09/2017 в 11:57 дп
Добрый день! Очень интересная статься и для меня очень актуальная. Дело в том, что месяц назад у моей бабушки был перелом шейки бедра, неудачно упала (ей 81). В больнице нам сказали, что сделают синтез шурупами.Но мы настаивали на операции с новым суставом, потому что знаем бабушку, она очень шустрая и активная для своих лет. Я прочитала, что есть противопоказание — венозный тромбоз конечностей. У бабушки нет тромбоза, но варикоз очень выраженный и сильный, но без язв. Скажите пожалуйста, в этом случае возможна ли такая операция?
Комментарий оставлен 22/08/2017 в 6:18 дп
Добрый день, Лариса! Да, с варикозном операцию делать можно, но с большим вниманием к венозным образованиям.
Комментарий оставлен 23/08/2017 в 9:12 дп
Здравствуйте, с удовольствием прочитал эту статью и мне как человеку, у которого проблемы по данной части интересен такой момент, вы тут не ошиблись: «Необходимо отметить, что при переломах шейки, если в анамнезе не прослеживается хронического коксартроза, перспективы на восстановление самые что ни на есть отличные, поскольку до травмы хромоты еще не было. » ? Просто мой врач лечащий сказал, что теперь буду хромать и с этим ничего не поделать, быть честным я в двояком положении то ли врач мой некомпетентен в данных вопросах, то ли статья составлена не верно, заранее спасибо за развернутый ответ.
Комментарий оставлен 17/08/2017 в 6:15 дп
Мне совсем понятна суть вопроса, Вы уже сделали операцию?
Что касается утверждения в статье, то все верно — чем дольше пациент хромает и снижает активность до операции, тем дольше он будет восстанавливаться после нее. Другое дело перелом, до которого хромоты не было, соответсвенно реабилитация будет быстрее.Комментарий оставлен 17/08/2017 в 9:24 дп
Как я понял из статьи, протез имеет определенный срок эксплуатации. После его окончания приходиться делать ревизионное эндопротезирование тазобедренного сустава. Объясните пожалуйста, какой срок эксплуатации у протеза и как часто нужно делать ревизионные операции? Будет ли новый протез в точности таким же как и старый или уже адаптированным к новым изменениям костей? Просто всю жизнь жить от одной операции, до следующей не очень-то приятно. Хотелось бы, если уже установил протез, то чтобы больше не возвращаться к этой неприятной проблеме. Каждое хирургическое вмешательство — это серьезный стресс для всего организма.
Комментарий оставлен 15/08/2017 в 6:29 дп
Уважаемый Николай, поймите правильно, приятно или не приятно жить от операции до операции это не главный вопрос. Ведь альтернатив у пациента нет, других методов лечения не существует. Если операция проведена хорошо, пройдена реабилитация и установлен более-менее современный имплант, то 20 лет его службы вполне реальный срок. Конечно, многое зависит от образа жизни пациента. Что касается ревизионной операции, то конечно желательно до этого не доводить, ведь с каждым разом, сугубо статистически шансов на полноценное восстановление меньше, но они все равно высоки!
Комментарий оставлен 15/08/2017 в 9:32 дп
Как быть уверенной в качестве материала протеза? Какую документацию лучше запросить и какие вопросы задать, чтобы быть точно уверенной в качестве. Для меня это важный и болезненный вопрос, так как лично знаю случай у близкой знакомой, когда ей пришлось делать повторную операцию через короткое время, так как протез был некачественные и какая-то часть начала отслаиваться, как ей сказали потом. Операция и восстановление болезненные, хочется до минимума снизить проблемы. Как вы считаете, стоит ли консультироваться с врачами в нескольких клиниках, чтобы получить полный ответ и избежать возможные риски и ошибки со стороны одного врача?
Комментарий оставлен 11/08/2017 в 5:01 пп
Давайте по порядку. Некачественных эндопротезов можно сказать не существует. Они не ржавеют, не отслаиваются и не ломаются. Вероятнее всего, с Вашей подругой произошло что-то другое. Но есть изделия дешевле и дороже. Разница в стоимости проявляется с течением времени, чем дешевле, тем как правило менее долговечнее сустав. То есть если у пациента в первый год появляются проблемы, то это никак не связано с качеством механизма. Это если грубо говоря.
Чтобы быть уверенной в качестве, нужно быть уверенной во враче и клинике. В приличных заведениях даже советовать никто не станет продукцию сомнительного производства. А вот если врач не очень компетентен, то даже если Вы оплатите самый дорогой имплант, это мало чем Вам поможет, потому что последующие осложнения никак не будут связаны с материалами, но будут связаны с ошибкой врача.
Резюме: выберите хорошего врача, доверьтесь ему и заранее согласуйте, что после операции Вам нужны будут номерные сертификаты от компонентов Вашего импланта.Комментарий оставлен 14/08/2017 в 1:17 пп
Здравствуйте! Меня зовут Светлана нужна операция моей маме по замене тазобедренного сустава. У нее ;-я стадия коксартроза. Мы живем в Узбекистане г.Ташкент. Она 1952 года рождения, Ну да по поводу оплаты. И сколько времени занимает данная процедура?
Комментарий оставлен 10/08/2017 в 1:31 пп

Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.
























Врач мне сказал что необходима апперацыя по замене обоих суставов! Протезирование пройдет за раз? Или между каждой апперацыей должен проити какой-то срок? И если да то какой?
Комментарий оставлен 10/06/2022 в 11:09 дп