Замена тазобедренного сустава, видео операции, способы проведения
Это высокотехнологичный вид хирургического вмешательства, при котором больной ТБС заменяется искусственным протезом. Наиболее часто проводится при коксартрозе и других дегенеративным изменениях хрящевой ткани.

Примерно так выглядят 90% имплантантов для первичной хирургии.
По статистике, примерно 1,5 млн. пациентов из общего числа проходят операцию и возвращаются к нормальной физической активности каждый год. Только в России ежегодно нуждается в операции порядка 250 тыс. человек, основной процент приходится на пожилую категорию людей (от 55 лет и старше).
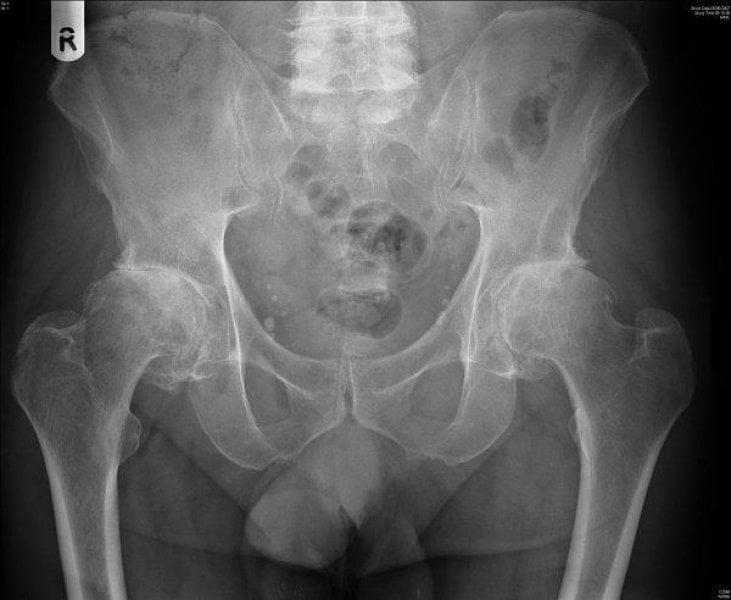
По окружности головки бедренной кости, полностью отсутствует хрящевая прослойка, за счет чего голые поверхности костей трутся друг о друга, причиняя жуткую боль.
Суть операции
Цель заключается в высокоточном удалении разрушенной головки бедра и тщательной подготовке вертлужного элемента с дальнейшей установкой компонентов эдопротеза, соответствующих подготовленным анатомическим зонам. Имплант полностью имитирует геометрию натурального ТБС.


Если оперированию подлежит только одна из частей тазобедренного сустава, как правило, это головка бедренной кости, тогда хирург вам поменяет лишь поврежденную дистальную часть бедра, а вертлужное углубление оставит нетронутым. Если же болезнь повредила обе поверхности, вам поставят и надежно зафиксируют тотальны имплант.
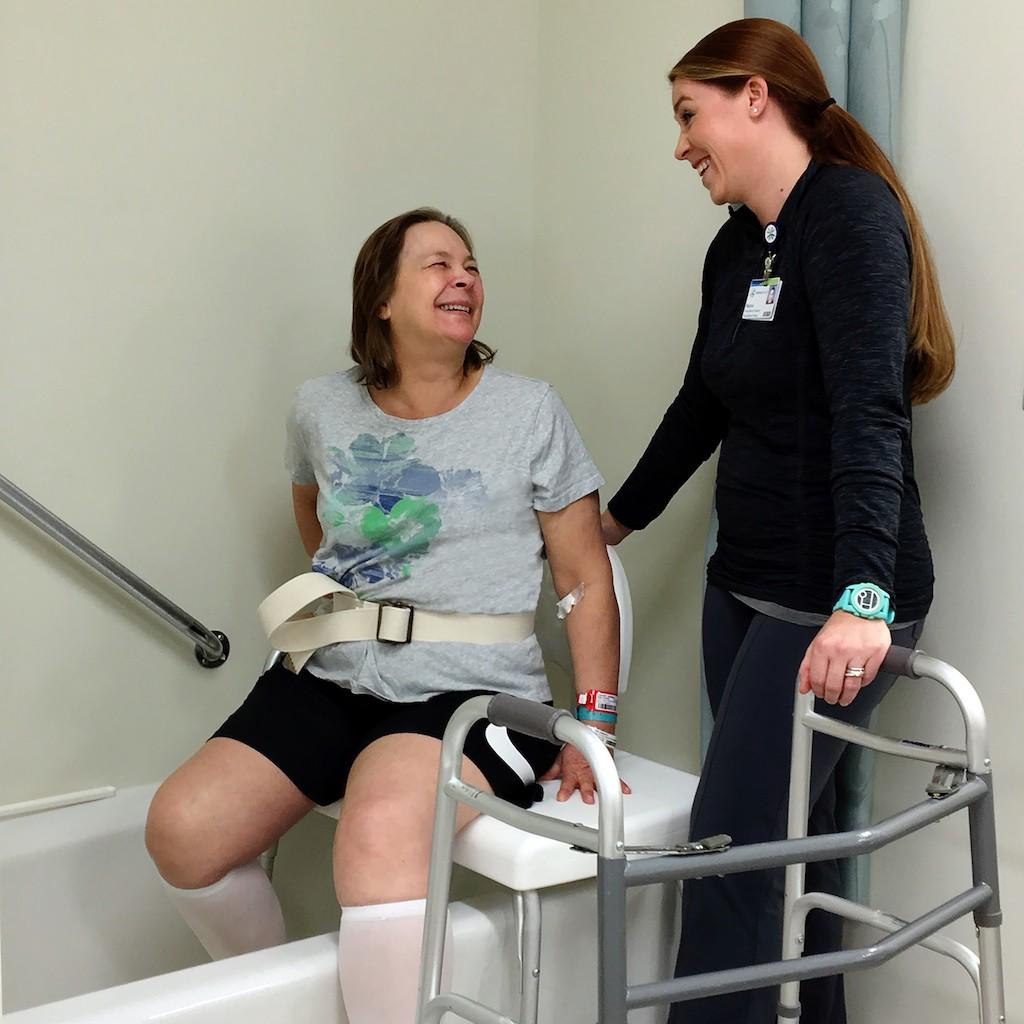
После операции пациента переводят в палату интенсивной терапии для пристального наблюдения за состоянием организма и обеспечения постоперационного медицинского ухода, а спустя несколько часов положат в обычную палату. С первых суток после хирургии приступают к реабилитационной программе.
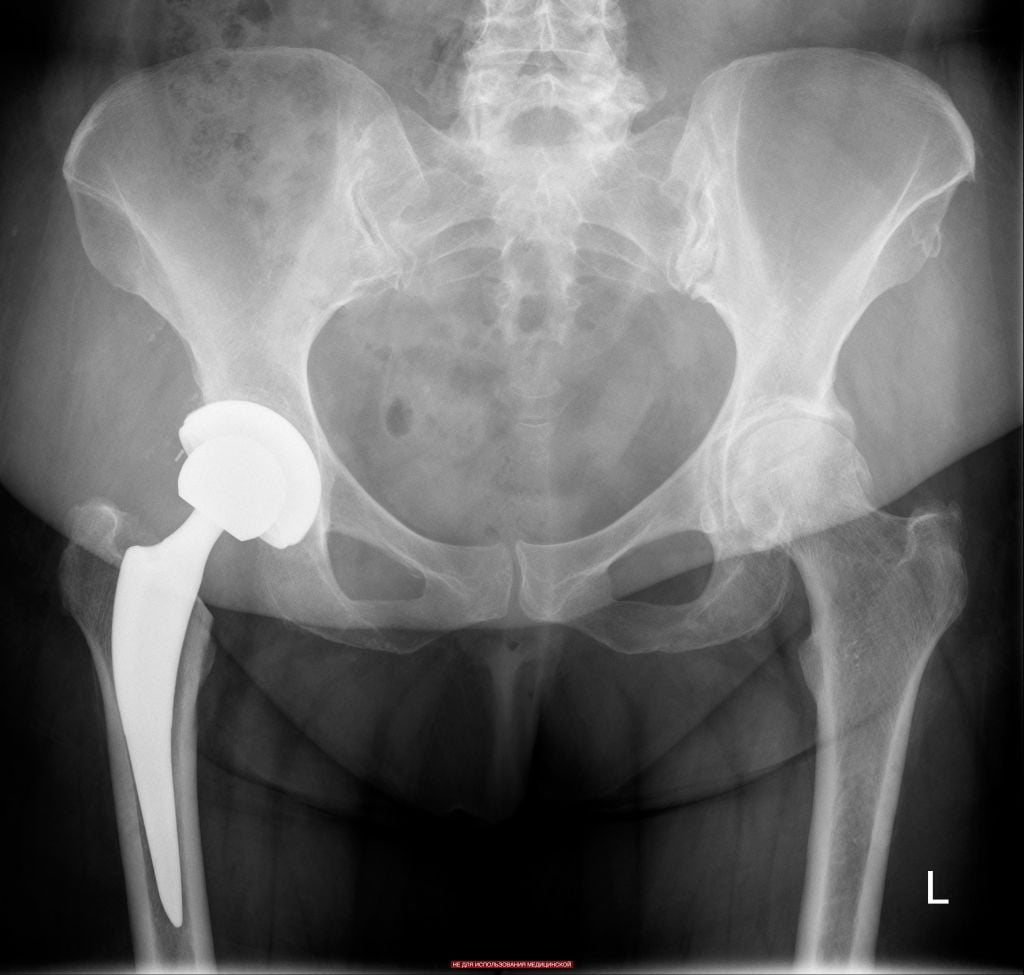
Срок службы протеза составляет 15-30 лет, в зависимости от образа жизни пациента.
Показания когда операции не избежать
Однозначные показания следующие:
- асептический некроз бедренной головки и коксартроз 2 и 3 степени (две наиболее частые причины);
- перелом шейки бедра (вторая по частоте проблема, при которой нужно делать суставную имплантацию);
- дисплазия ТБС (обычно это врожденная патология двусторонней ориентации, поэтому в большинстве своем замене подлежит и правое, и левое сочленение);
- анкилозирующий спондилоартрит, объектом поражения которого стали тазобедренные суставы;
- ревматоидной, псориатической, подагрической формы дегенеративно-дистрофические заболевания соединительной ткани, поразившие суставные поверхности ТБ суставов;
- новообразования в шеечной области, в районе головки бедра и вертлужной впадины, требующие удаления в экстренном порядке.
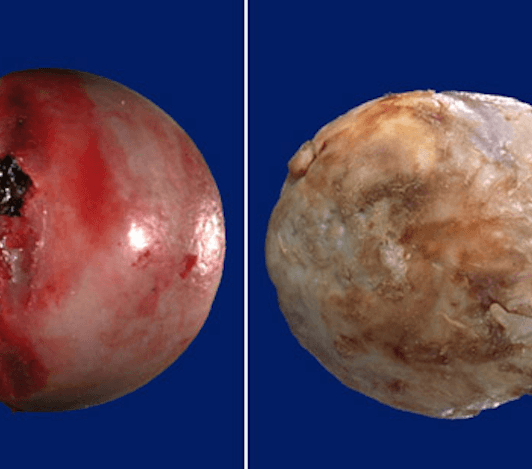
Все показания сводятся к одному общему знаменателю, суставная поверхность сначала деформируется, а затем исчезает. Слева изображена здоровая головка бедренной кости, а справа пораженная артрозом последней стадии.
Проведенное вмешательство при диагнозе «перелом шейки бедра», дарит пациентам билет в долгую и счастливую жизнь, а самое главное, таким людям возвращается способность к нормальному передвижению. Прогноз на восстановление локомоторных и опорных функций нижней конечности самый что ни на есть благоприятный, поскольку до травмы еще не было хромоты и их мышечный комплекс не атрофирован.
Виды операций
Хирургическая техника может осуществляться согласно одной из нижеперечисленных тактик.
- Тотальная замена – самый распространенный и наиболее удачный вариант процедуры, в момент которой производится резекция всех основных компонентов ТБС, после чего выполняется посадка полной модели эндопротеза, включающей полноценную бедренную головку и вертлужный элемент (долговечность самая высокая, отличные механические характеристики).
- Однополюсная – это частичная операция, предназначенная для установки только сферического элемента бедренной кости (головки и частично шейки). Имплантат головки будет взаимодействовать с натуральным биологическим хрящом тазовой кости. Данный метод применяется в основном при переломе шейки и остеонекрозе головки бедра, если состояние вертлужной впадины хорошее.
- Биполярная – разновидность однополюсного протезирования, то есть принцип этих двух методов идентичен, а разница состоит лишь в конструктивных особенностях применяемых протезов. Биполярный эндопротез состоит из двухслойной головки, что способствует его более гармоничному движению в натуральном суставном ложе и низкому уровню трения. Биполярные технологии уходят в прошлое, объективных преимуществ они не имеют.
Биполярные технологии уходят в прошлое, объективных преимуществ они не имеют.
- Поверхностная – оперативное вмешательство, при котором головка вообще не иссекается, ее шлифуют и покрывают гладким колпачковым имплантом, аналогичные действия проводятся и с вертлужной ямкой. Этот способ самый недолговечный и небезопасный способ. В процессе эксплуатации поверхностный эндопротез провоцирует образование металлических окислов и, как следствие, воспаление околосуставных тканей.
Достичь самого продолжительного эффекта (от 15 до 30 лет), как мы уже сказали ранее, позволяет тотальная замена тазобедренного сустава.
Наркоз
Общий наркоз вызвает обратимое угнетение ЦНС с временным выключением сознания и подавлением болевой чувствительности, что позволит совершенно ничего не чувствовать в момент процедуры. Данная разновидность обезболивания используется в редких ситуациях, например, если психическое состояние неуравновешенное. Из 100% проводимых вмешательств лишь в 8%-10% проходит под полной анестезией.
Примерно 90% операций осуществляется под регионарным видом наркоза. Человек в сознании, но он совершенно не ощущает нижнюю часть тела. Данный тип анестезиологического обеспечения бывает эпидуральным или спинномозговым.
Вводится анестетик через катетерную систему в перидуральное пространство позвоночника. Спинномозговой наркоз предполагает выполнение инъекции через тонкую иглу в спинальную жидкость, находящуюся в подпаутинном пространстве позвоночника. Обе разновидности регионарного наркоза полностью «выключают» болевую чувствительность в нижних конечностях.
Описание хирургического процесса
Рассмотрим классическую схему операционного процесса.
- Конечность широко обрабатывается антисептическим средством, жгутируется.
- Далее выполняется вскрытие сустава через определенный доступ без пересечения мышц и связок. Преимущества отдаются миниинвазивным способам создания доступа.
- Аккуратно раздвинув мягкие ткани и зафиксировав их зажимом, специалист вскрывает суставную капсулу и удаляет ее.
- Затем следует резекция бедренной головки под корректным углом и, если процедура тотальная, очищается от поврежденного хряща вертлужная впадина.
- В освобожденное от хрящевых тканей тазовое углубление осуществляется посадка чашки протеза (из металла или керамики). Ее размеры идеально совпадают с размерами природной костной выемки. В установленную чашу вставляется полиэтиленовая прокладка. При частичной замене чашку не имплантируют.
- После в пересеченной бедренной кости высверливается правильной формы канал, куда помещают металлическую или керамическую ножку эндопротеза, на верхнем конце которой прикреплена сфера (искусственная головка), сделанная из такого же материала.
- Головка имплантата вправляется в чашку. Вживленная шарнирная система проходит тест-проверку.
- Убедившись, что новый сустав работает идеально правильно, хирург завершает процедуру промывкой операционного поля, установкой дренажа и ушиванием раны. В конце прооперированную ногу фиксируют эластичной повязкой в выгодном положении.
Малоинвазивная и классическая техника
Ортопеды используют классическую или малоинвазивную технику доступа. Малоинвазивная технология основана на выполнении небольшого разреза через заднебоковой или переднебоковой доступ. Длина разреза не превышает 8 см. К преимуществам относят минимальную травматичность, что позволяет сократить сроки реабилитации и перенести восстановление менее болезненно. Однако малоинвазивная техника сегодня не получила распространения ввиду того, что она усложняет процесс оперирования из-за недостаточно хорошей визуализации рабочего поля.
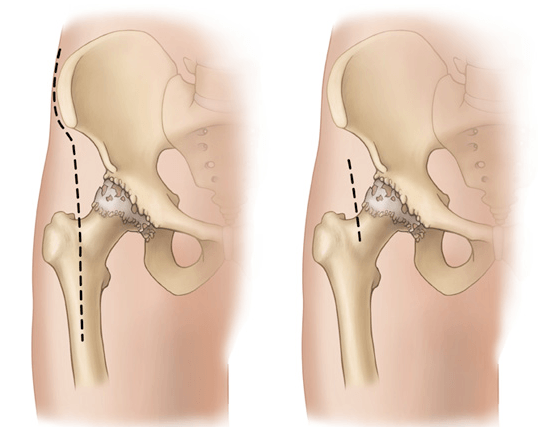
Размер операционных разрезов при классической и малоинвазивной технике.
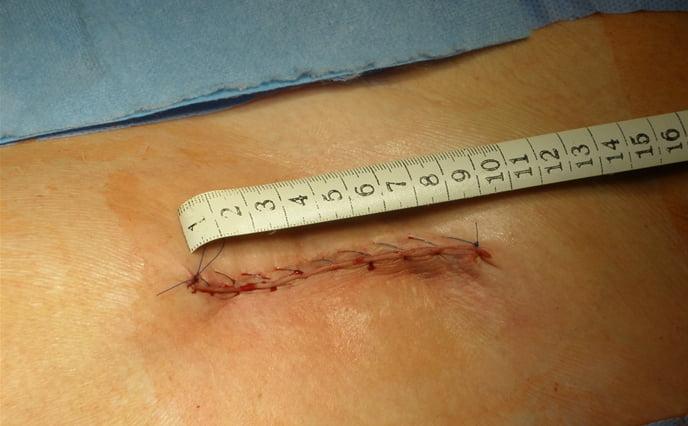
Шов после миниинвазивной операции ТБС.
Чтобы идеально обработать и подготовить кости, а затем безукоризненно поставить протез, необходимо в достаточной мере обнажить тазобедренный отдел. Этому способствует большой разрез около 15 см.
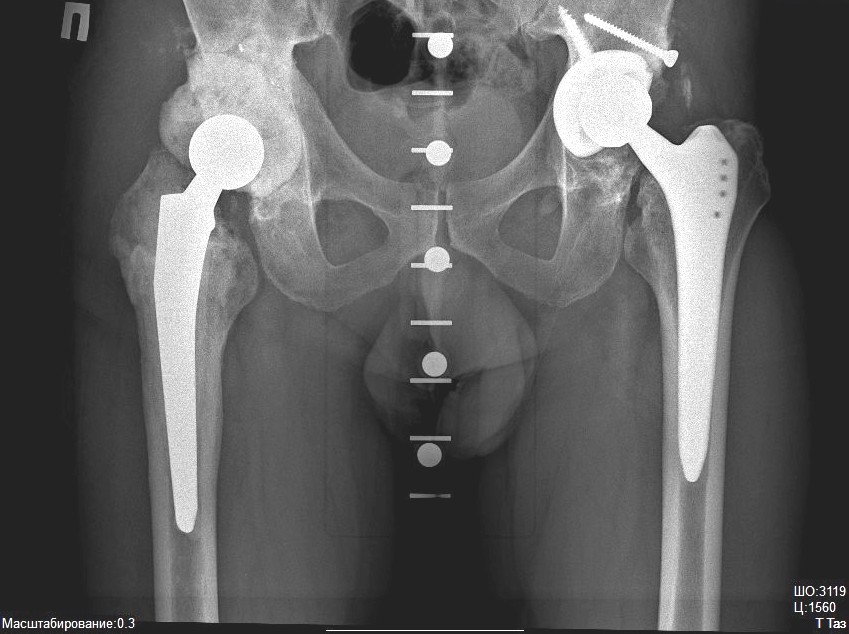
Эндопротезы тазобедренного сустава
Все тотальные модели стандартно представлены ножкой с головкой и чашкой с полимерным вкладышем. Отличительным признаком лишь являются материалы, которые использовались в паре трения. Существуют следующие комбинации кинематического узла:
- металл-металл – недорогая пара трения, имеющая самые низкие характеристики долговечности;
- керамика-полиэтилен – идеальное сочетание, к которому наиболее чаще обращаются, поскольку такая модель имеет изумительные показатели износостойкости, биоинертности, подвижности, и цена на нее средняя;
- керамика-керамика – лидирует по параметрам стойкости к истиранию, а, следовательно, признано наиболее долговечным.

Самой долговечной принято считать полностью керамическую пару трения.

Слева-направо: металл-полиэтилен, металл-полиэтилен, керамика-полиэтилен, керамика-керамика.
Независимо от используемых для имплантации моделей, важно знать, что каждая из них способна прослужить довольно долго (20-25 лет). Впрочем, как и выйти быстро из строя, если вас оперировал малоопытный хирург, или были допущены погрешности в реабилитации и образе жизни. Не исключением являются и керамические изделия. Помните, операция, выполненная на образцовом уровне, качественная реабилитация, строгое соблюдение режима физической активности – залог долгой и отменной службы вашего нового сустава.
Фиксация эндопротеза
Каким образом фиксируют эндопротез? Закрепление деталей осуществляется одним из трех способов фиксации:
- Цементный – применяется чаще в пожилом возрасте, если у пациента выявлена та или иная степень остеопороза на всех протезируемых участках. Медицинский цемент, который застывает за 10 минут, и укрепляет хрупкие структуры, и крепко соединяет с ними неродной тазобедренный сустав.
- Бесцементный – предполагающий плотное вколачивание бедренного и вертлужного элемента в костные структуры по технологии «пресс-фит».
- Комбинированный – целесообразность в данном методе возникает, когда одна из костей имеет признаки остеопороза, а другая в хорошем состоянии. К проблемной кости соответствующую часть эндопротеза фиксируют при помощи костного цемента. Фиксацию со здоровой костью делают методом тугой посадки «press-fit»

Поверхность имплантов шершавая, со временем в нее будут прорастать костные структуры.
Часть протеза, которая будет скрепляться с костью, у цементных и бесцементных моделей отличается по фактуре. У имплантатов, предусматривающих посадку на медицинский цемент, она идеально гладкая. У бесцементных – рифленая, за счет чего такая поверхность через определенный промежуток времени густо обрастает естественной костью.
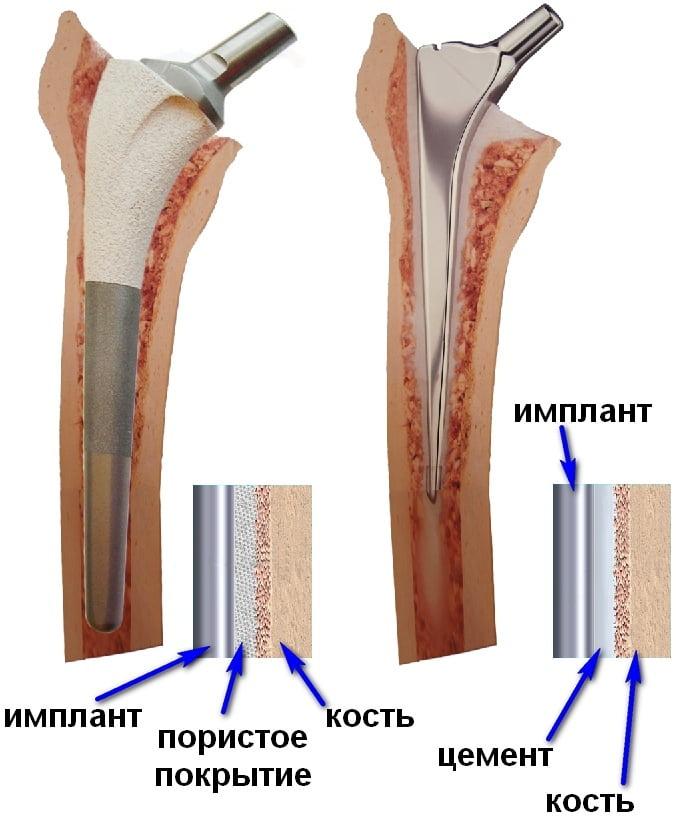
Схема фикасции.
Возможные осложнения
К основным относятся:
- наружный, внутренний инфекционный патогенез (локальный);
- болезненный синдром (в ранний период это норма);
- тромбоэмболия легочной артерии (для профилактики назначается прием противосвертывающих препаратов и ранняя ЛФК);
- повреждение, поломка эндопротеза (чаще является следствием травм);
- вывих, подвывих головки имплантата (обусловлен в основном неправильным двигательным режимом или изначально некачественной установкой протеза).
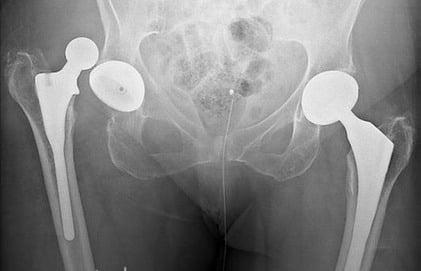
Дислокация бедренного компонента.
Наиболее высокий процент среди всех известных осложнений имеет инфекционное заражение. Оно развивается, при плохом уходе за операционной раной, наличии любой активной инфекции в организме или вследствие несоблюдения в операционной норм асептики и антисептики.

Выделения из раны? Срочно к врачу.
Чтобы предупредить развитие инфекционного очага пациентам назначается курс антибиотикотерапии. Если же патогенез все же состоялся, потребуется длительное и интенсивное противоинфекционное лечение, в запущенных ситуациях – повторная операция.

Имплант может сломаться, но это происходит очень редко.
Вывихи и подвывихи лечатся в зависимости от тяжести клинической картины консервативным или оперативным вправлением головки в вертлужный элемент.
Ограничения и правила после операции
Вам нужно будет ответственно соблюдать некоторые правила после выписки из стационара:
- не сгибать бедро более 90 градусов, не делать глубоких приседаний и не совершать низких наклонов;
- при ходьбе (не только на улице, но и по дому!) обязательно использовать костыли в течение минимум 6 недель, далее пользоваться тростью столько, сколько скажет лечащий доктор;
- для профилактики тромбоза вен ноги делать эластичные бинтования или носить компрессионные чулки, вместе с этим принимать антикоагулянт, который вам пропишет специалист (как правило, его прием длится 3-4 недели);
- не заниматься самолечением при появлении и усилении дискомфорта в оперированной конечности, срочно обращаться к врачу;
- по выписке из стационара оформиться в специализированное медучреждение и продолжить реабилитацию под наблюдением профессиональных реабилитологов, физиотерапевтов и тренеров по ЛФК;
- после полного восстановления систематически выполнять лечебную гимнастику дома, она позволит поддерживать в нормальном тонусе мышцы, которые в ответе за слаженную работу эндопротеза;
- регулярно проходить плановые обследования, они необходимы для того, чтобы держать под контролем состояние протеза и костных структур.
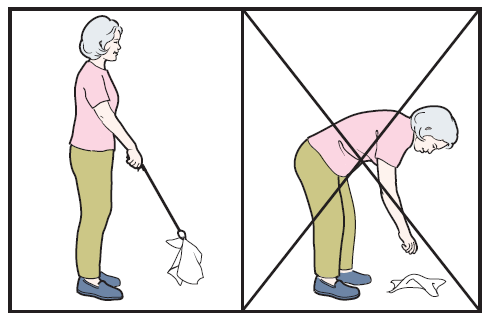
Угол не менее 90 градусов, это самое главное требование.
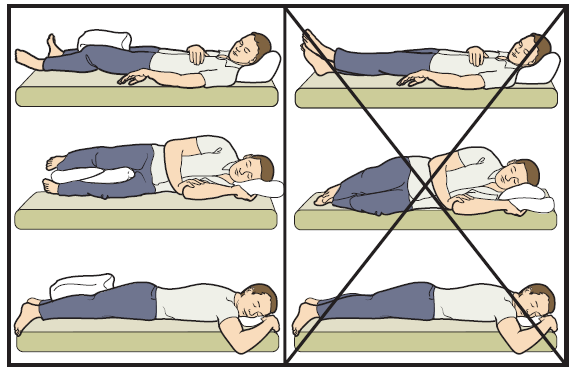
Еще нельзя крестить ноги.
Какими бы уникальными свойствами не был наделен эндопротез ТБС, в любом случает это не биологический костно-хрящевой орган, а искусственно произведенное шарнирное приспособление. У него свой ресурс возможностей, и при неправильном обращении искусственный орган может скоротечно прийти в негодность.
Здравствуйте! У меня паника и отчаянье! 8 сентября мне сделали эндопротезирование тазобедренного сустава. Сама операция и восстановление в больнице после нее прошли замечательно. Но при выписке домой 24 сентября (на 16 день после операции) я подхватила ковид от родственников. И сейчас у меня страх и паника. Прошу ответить :
— насколько страшен ковид для протеза?
— что можно пропить что бы избежать рисков?
Сейчас 7 день с момента заболевания, никаких болей и видимых воспалений нет.
С большой надеждой на помощь, Валентина, 44 года, Ульяновск.Комментарий оставлен 30/09/2021 в 12:46 пп
Доброго времени суток, подскажите пожалуйста в апреле текущего года была замена тазаб. сустава на данный момент похожу реабилитацию (массаж, плавание, итд.), хожу уже без костылей но хромата так и не прошла. При ходьбе болевых ощущений нету, в чем может быть причина (может дело в привычки и все пройдет, так как ходил почти полтора года хромая)?
И второй вопрос:
Бываю ощущения, что имплантация есть небольшой люфт в определенном положение ноги, при этом болевых ощущений нету, а просто маленький дискомфорт. Делал рентген сказали, что сустав стоит хорошо.
Ну и третий вопрос если позволите:
По рекомендации при выписке из больницы после замены сделал денсимтометрию здорового сустава, результат показал, что минеральная плотность костной ткани в шейке бедренной кости 0,911г/см2, на 15% ниже пиковой костной массы, на 15% ниже популяционной нормы. Какие мероприятия необходимо провести для восстановления плотности костной ткани и определения причины ее. Заранее спасибо.
P.S. 31 год., коксартроз.Комментарий оставлен 16/07/2019 в 10:56 пп
Здравствуйте, прошло 2 года после замены тазабедреннного сустава и начались боли с место швов, не понимаю что это как бутто кость ноет…
Комментарий оставлен 20/06/2019 в 7:38 пп
Вам нужно посетить врача.
Комментарий оставлен 21/06/2019 в 9:19 дп
Здравствуйте, скажите пожалуйста например такие ограничения как сгибание ноги более 90°, наклоны вперёд, скрещивание ног и многое другое-это на всю жизнь или какой-то определенный период времени?
Комментарий оставлен 06/12/2018 в 2:22 пп
Эти ограничения только на период 2-3 месяцев после операции. Но точно, это может сказать только лечащий врач знающий о пациенте все.
Комментарий оставлен 06/12/2018 в 2:32 пп
Здравствуйте.
Моей маме 62 года, Т-критеий остеопороза -2,7.
Можно ли ей делать тотальное эндопротезирование тазобедренного сустава?Комментарий оставлен 21/11/2018 в 11:54 дп
Нужно смотреть снимки чтобы сказать точно. Дело в том, что если произойдет перелом, то операцию придется делать в любом случае, поэтому вероятнее всего и в порядке планового лечения ее можно проводить.
Комментарий оставлен 27/11/2018 в 2:44 пп
Добрый день подскажите можно ли с вами проконсультироватся конфиденциальность с приложением результатов обследования. После консультации часть комментария будет выложено на вашем сайте. Заранее благодарен.
Комментарий оставлен 23/07/2018 в 3:56 пп
Добрый день! Проконсультироваться можно, для этого отправьте нам все имеющиеся документы вместе со снимками на адрес info@artusmed.ru
Комментарий оставлен 25/07/2018 в 9:37 дп
У дяди перелом тазобедренного сустава,нужен протез,но также у него сахарный диабет и высокие риски неприживляемости.Подскажите,что делать в такой ситуации.
Комментарий оставлен 16/07/2018 в 8:04 дп
В этой ситуации нужно найти толкового и опытного врача и следовать его рекомендациям.
Комментарий оставлен 16/07/2018 в 10:54 дп
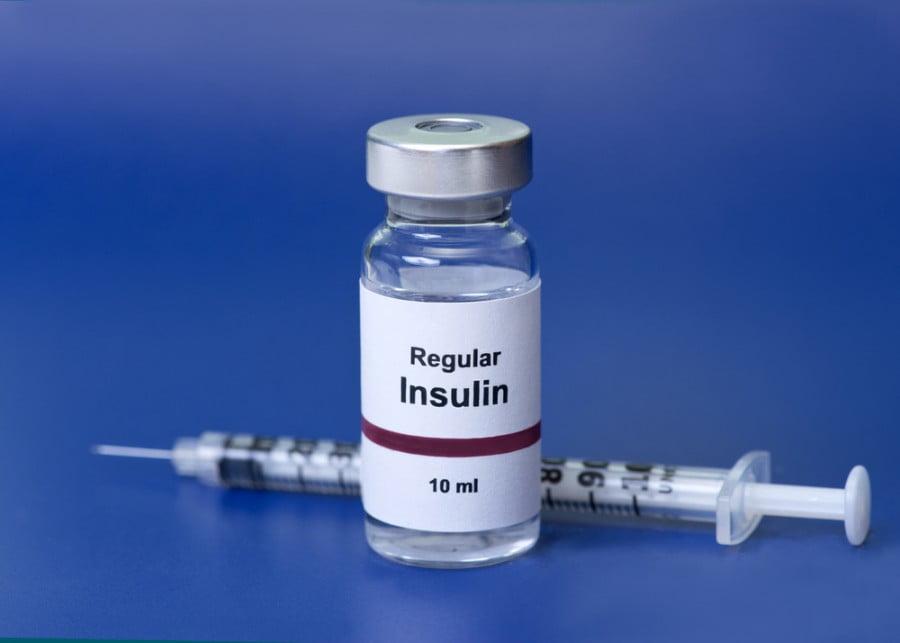
Евгения,здравствуйте. В марте и сентябре 2018 года я перенес операции по тотальной замене обоих ТБС на фоне диабета II типа. Диабет не противопоказание для эндопотезирования. До и после операции подкалывают инсулин, это позволяет удерживать сахар в относительной норме. Заживление обоих швов прошло нормально. Хожу без костылей. Все остальное у каждого индивидуально. Удачи.
Комментарий оставлен 23/12/2018 в 7:12 пп
Здравствуйте меня зовут Ходжа Тосыев , я гражданин Туркмении и у моей дочки диагноз патологический вывих таза, дело в том что когда она родилась 2016 году, роды были тяжёлые и она пролежала в реанимации 16 дней, после реанимации мы привезли домой и тогда узнали что у нее вывих, до этого дня нам не кто не говорил об этом, и я сразу же поехал в столицу Ашхабад,а там сказали что еще дело не только о вывихе и еще был остеомеилит и так удалили остеомеилит потом она продолжительностью 6 месяцев брала личение , азокрит, массаж и электрофорез, потом поставили гипс и гипс продолжительностью 11.5 месяцев, за этие 11.5 месяцев они меняли гипс через каждый 45 дней, и за этие каждые 45 дней она брала лечение по 10 дней по той же самой процедуре, теперь сегодня когда сняли гипс и сделали рентгеновские снимки мне сказали что головка не растет, и в данный момент кроме той же процедуры ничего не могут советовать ей только 1.7 месяцев, теперь я переживаю что она не сможет ходить в дальнейшем, и я очень нуждаюсь в вашей помощи и совета, что вы можете сделать нужна ли операция? Надо ли ждать или мы теряем время, надеюсь вы меня правильно поймете и поможете, с уважением Х.Тосыев
Комментарий оставлен 12/04/2018 в 10:41 пп
К сожалению мы не лечим детей :(
Комментарий оставлен 19/04/2018 в 7:43 дп
Какие анализы нужно делать при протезировании тазобедренного сустава?
Комментарий оставлен 22/01/2018 в 4:56 пп
Это лучше уточнить лично у врача, к каждому пациенту разные требования.
Комментарий оставлен 29/01/2018 в 6:28 пп
Добрый день. Если можно один вопрос. Нашей маме сделали операцию по эндопротезированию тазобедренного суставу (66 лет). Она на гемодиализе пр-но 2 месяца. Наши врачи дают неутешительные прогнозы, говорят что протез не приживется, и маловероятно что она будет ходить.
Комментарий оставлен 21/01/2018 в 3:58 пп
Совсем ничего не понятно из комментария, почему не приживется? Почему делали операцию если знали что не приживется?
Комментарий оставлен 29/01/2018 в 6:31 пп
У меня показания к эндопротезированию. Страдаю артрозом в последней стадии, суставная поверхность в крайне деформированном состоянии. Очень больно. Прочитал вашу статью, прошу вас ответить мне на мои вопросы.
Действительно я очень боюсь операции, буду ли я после в нормальной физической форме или придётся потом все время ходить только с палочкой. Может просто пить болеутоляющие сейчас, какой прогноз в дальнейшем если не делать. Естественно я наблюдаюсь у врача, но все расспросы, да он отвечает, это мнение одного специалиста. А люди могут ошибаться. Среди моих знакомых нет не одного у кого была замена. Насколько процентов они приживаются? Не будет ли отторжения?
Так же хотелось бы узнать про осложнения после операции. Вот знаете меня не предупреждали о такого вида к подготовке к операции. Я о лечебной физкультуре. Вы уверены в необходимости её проведения? Я даже не представляю где я смогу ей заниматься или как на неё попасть?
Я заранее прошу прощения за моё не понимание и бесконечные вопросы. Буду ждать ответа! Спасибо.Комментарий оставлен 29/08/2017 в 7:31 дп
Илья Константинович, спасибо за Ваш вопрос. Но чтобы на него ответить нужно напечатать очень много текста. Если Вас не затруднит, свяжитесь с нами и мы подробно обо всем расскажем.
Комментарий оставлен 29/08/2017 в 11:07 дп
Здравствуйте! Моя сестра уже 20 лет страдает ревматоидным артритом, причем базовое лечение ей никакое не подходит, держится уже 16 лет на 12 мг метипреда и НПВП и, конечно, у нее остеопороз, преддиабет. Но регулярно принимает Кальций Д3 и раз в полгода инфузию Резорбы. На денситометрии показатели в относительной норме, но до Резорбы, 10 лет назад, были самопроизвольные переломы ребра и плюсневых костей при ходьбе. Можно ли такому больному (ей 40 лет) начинать делать тотальное протезирование тазобедренных? Какова вероятность, что приживутся? Можно ли поставить сустав на постоянный цемент? Как часто менять искусственный сустав на новый? Спасибо за ответ!
Комментарий оставлен 29/08/2017 в 6:40 дп
Людмила, сложный вопрос для обсуждения тут, мы Вам напишем на емейл.
Комментарий оставлен 31/08/2017 в 8:34 дп
Меня интересует стоимость операции по замене правого тазобедренного сустава с реабилитацией. И что входит в эту стоимость? Улетаю самостоятельно? Или нужен сопровождающий. Или лучше на поезде? я из Москвы. Где будет находится клиника, где делают операцию? Реабилмтация там же? Какие мои действия случае принятия решения делать опервцию у Вас?
Комментарий оставлен 10/08/2017 в 1:43 пп
Мне нужно в эконом варианте устроить в клинике Чехии на эндопротезирование тазо-бед. сустава девочку 16 лет и 8 месяцев гражданку Сирии.Эта девочка моего друга с которым учились вместе в Ленинград.Пед. Медиституте.Я ищу ему клинику. Меня интересует стоимость т.к. он такой же богатый как и я врач детский хирург в России. Спасибо за любой ответ. С уважением Дадаев
Комментарий оставлен 16/06/2017 в 10:06 дп
Позвоните нам пожалуйста.
Комментарий оставлен 08/07/2017 в 9:38 дп
добрый день я Кира, на операции по замене тазобедренного сустава. догола разденут
Комментарий оставлен 16/06/2017 в 9:22 дп
Да, без этого никак.
Комментарий оставлен 21/07/2017 в 8:10 пп

Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.





























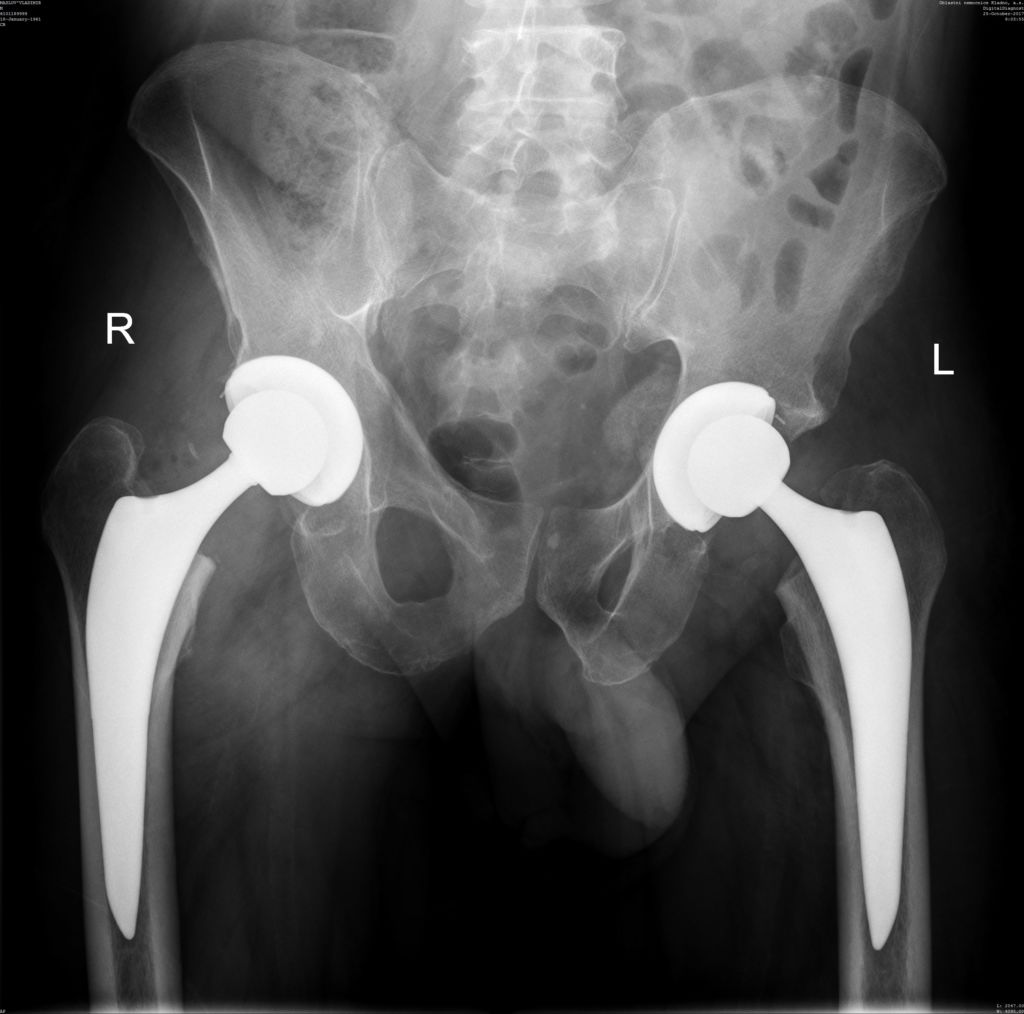

Добрый день, возможно ли протезирование тазобедренного сустава с циррозом печени? какие последствия могут быть?
Комментарий оставлен 31/03/2022 в 2:50 дп