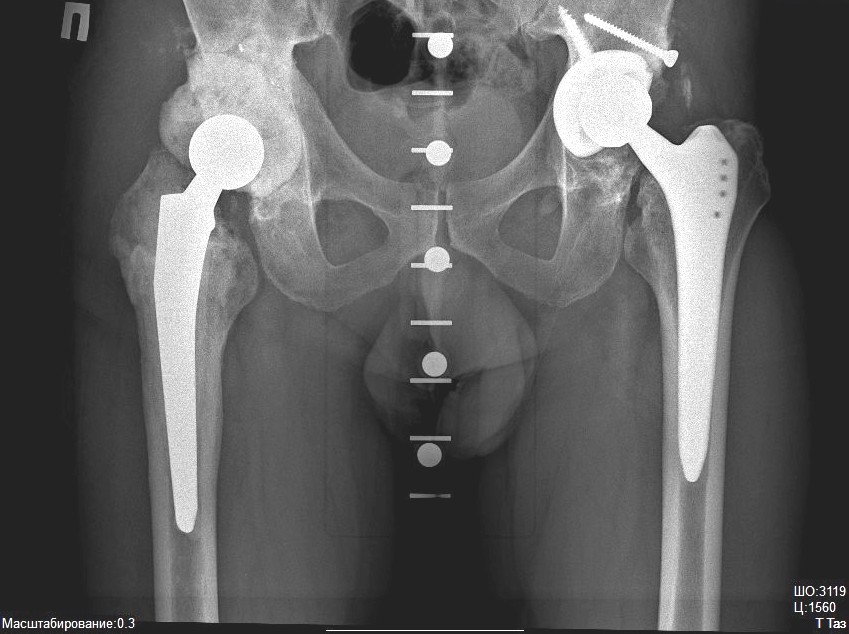
Эндопротезирование при диабете: как влияет на операцию по замене сустава
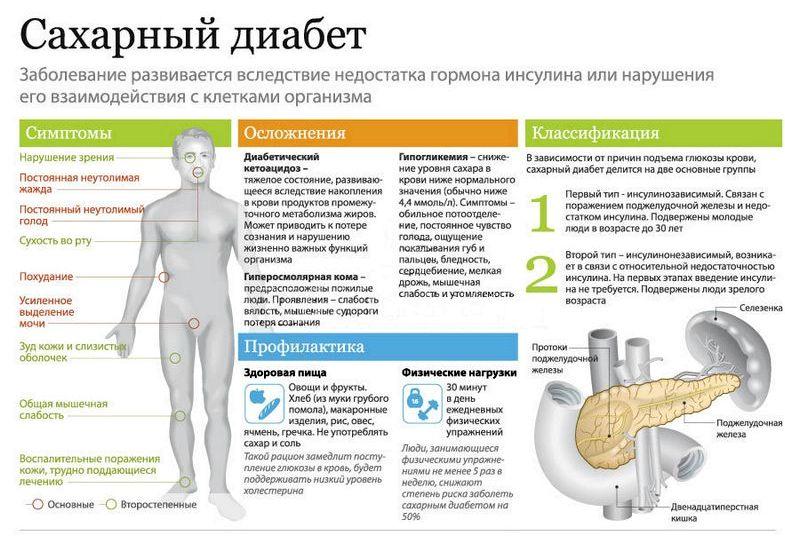
Сахарный диабет (СД) – одно из самых сложных заболеваний, которое сопряжено высокими хирургическими и анестезиологическими рисками. Тем не менее данная патология не является абсолютным противопоказанием к замене суставов эндопротезами (ЗСЭ). Качественная подготовка пациента с диабетом к операции, идеально спланированный ход операционного процесса, правильная реабилитация позволяют существенно минимизировать вероятность развития осложнений и вернуть полноценную двигательную активность.
Суть проблемы
Среди всех последствий у диабетиков, которым проводят операции, лидируют гнойные и инфекционные поражения в пределах операционной травмы. Замена сустава относится к открытой хирургической процедуре, а потому вызывает большие опасения у ортопедов за состояние и заживление раневой поверхности в послеоперационном периоде.
- По причине плохого капиллярного кровообращения, ставшего следствием нарушенного синтеза инсулина поджелудочной железой, отмечается замедленная регенерация даже незначительных поверхностных ран у весомой части людей с диабетом. Операционная рана при данном вмешательстве – не царапина, а хоть и не длинный, но глубокий разрез мягкотканных структур до пораженной костно-суставной области. Медленное сращение шва, которое еще может быть вызвано ослабленным иммунитетом, повышает вероятность местного развития инфекции, язв, гнойного абсцесса. При таких поражениях увеличиваются риски сепсиса и несостоятельности вживленного имплантата (отторжение, нестабильность, вывих эндопротеза и т. д.).
- Второй момент: при продолжительном течении диабета сосуды и сердце патологически изменены, функциональные способности легких, почек снижены на почве длительной гипергликемии. А это несет дополнительные риски, чаще провоцируемые наркозом. Аритмический криз, инфаркт, коронарная недостаточность, асфиксия, пневмония, тахикардия, прогрессирующая ХПН и др. – очередные реакции, которые могут последовать в ответ на оперативное вмешательство. Их может вызвать, например, введенный препарат анестезии или обычная кровопотеря.
- В условиях наркоза не исключается возникновение гипогликемии – крайне опасного состояния для жизни пациента, провоцирующего кому. Оперирующая бригада должна уметь не только быстро устранить гипогликемический синдром, но и дифференцировать резкое падение сахара в крови от других проблем (инсульт, передозировка медикаментов и др.). Гипергликемия не меньше предрасполагает к неблагополучным последствиям (раневым инфекциям, токсическим состояниям, сердечным поражениям, пролежням и др.), причем как во время, так и после операции.
- В нижних конечностях, суставы которых чаще всего требуют протезирования, кровообращение при сахарном диабете снижено. Это может усложнить послеоперационное восстановление тромбозом ног, атрофией мышц, двигательной контрактурой. Тромбозы чреваты закупоркой легочной артерии вследствие отрыва тромба и его миграции по сосудистому руслу в легкие. Атрофия и контрактуры – стойкой ограниченностью движений или медленной динамикой восстановления функций подвижности прооперированной конечности.
Хирург, анестезиолог, эндокринолог, физиотерапевт совместными усилиями должны организовать весь лечебный процесс так, чтобы он прошел как можно комфортнее для пациента, без серьезного метаболического стресса. Успех эндопротезирования напрямую зависит от уровня компетенции, опыта, ответственности специалистов, работающих в стационаре, где надлежит оперироваться человеку с диабетом.
Подготовка пациентов с диабетом к замене суставов
Плановое вмешательство выполняется только на фоне компенсированного сахарного диабета. Перед срочной хирургической помощью, например, перед заменой сустава по причине перелома шейки бедра, важно достигнуть в кратчайшие сроки максимально возможного сокращения декомпенсации заболевания. Самостоятельная коррекция состояния недопустима!
Все подготовительные мероприятия пациент проходит под контролем опытного медперсонала больницы. Нельзя не подчеркнуть, что еще на этапе планирования нужно заниматься предложенной физинструктором ЛФК и безукоризненно придерживаться лечебной диеты (по Певзнеру, стол №9). Длительность подготовки зависит от тяжести патологии, возраста, веса больного, сопутствующих заболеваний в анамнезе, прочих индивидуальных критериев.
Для снижения периоперационного риска перед заменой сустава всем без исключения больным с сахарным диабетом 1 и 2 типа, помимо стандартного комплекса обследования, рекомендуется диагностика на:
- гликемический индекс;
- гликолизированный гемоглобин;
- кетонурию (ацетон);
- уровень гидратации;
- степень КЩС (бикарбонат, РН – минимум);
- содержание калия и натрия;
- работу сердечной мышцы путем ЭКГ, измерения АД;
- продукт креатин-фосфатной реакции;
- протеинурию (белок в моче);
- скорость клубочковой фильтрации;
- нейропатию мочевого пузыря, желудочно-кишечного тракта;
- свертываемость крови;
- ретинопатию (нарушение кровоснабжения сетчатки глаз).
Выявленные в результате первичной диагностики нарушения в течение определенного срока корректируют посредством выгодной инсулинотерапии или приема ПССП. Вместе с ними применяется целевая терапия медикаментами сопутствующих патологий до стойкой компенсации основной болезни и ее последствий.


Традиционно общие стандарты, разрешающие пациентам с диабетом протезировать суставы, следующие:
- гликогемоглобин (Hb1C) – менее 8–9 %;
- кетоацидоз и ацетонурия отсутствуют;
- гликемия – в норме или близко к норме (у больных с тяжелой формой – не более 10 ммоль/л);
- суточная глюкозурия (глюкоза в моче) – отсутствует или незначительная (при тяжелых формах допускается до 5%).
Обследование у анестезиолога всегда является неотъемлемой частью предоперационной подготовки. Предпочтение для таких пациентов отдается регионарной анестезии (спинального или эпидурального типа), поскольку местная аналгезия реже вызывает выраженные гликемические нарушения и другие осложнения. Если позвоночная анестезия противопоказана, используют комбинированный наркоз с управляемым дыханием (например, эндотрахеальный с седацией и мышечной релаксацией). Дозировка и компоненты анестетиков определяются индивидуально.
Премедикация для данной категории пациентов по правилам ортопедии также состоит в заблаговременно начатой антибиотикотерапии. Ее цель – профилактика эндогенного и постхирургического гнойно-инфекционного патогенеза. После протезирования прием антибиотика продолжается по установленной врачом схеме.
Накануне вмешательства диабетики операбельной группы получают легкий ужин и, как правило, инсулин короткого действия 4 ед., базальный (пролонгированный) инсулин – 1/2 от обычной дозы. До утра каждые 1-3 часа проводится гликемический контроль. К операции приступают утром, предварительно введя ИПД в той же дозировке, плюс 5-10-процентный раствор глюкозы со скоростью введения 100 мл/час. Очистительная клизма ставится на ночь и с утра перед процедурой замены сустава. Через 2 часа после последнего введения гормона начинают оперировать больного.
Операция
Техника эндопротезирования для всех пациентов одинакова. Так же, как тем, кто ничего общего с эндокринными расстройствами не имеет, людям диабетического профиля:
- создают малотравматичный доступ путем экономного рассечения кожной поверхности и подкожно-жировой клетчатки, раздвижения мышечных волокон, вскрытия суставной капсулы;
- аккуратно резецируют нежизнеспособные части больного сочленения;
- тщательно подготавливают кости к имплантации компонентов эндопротеза (щлифуют, формируют костный канал и др.);
- фиксируют с костными структурами искусственную конструкцию сустава, произведенную из высокотехнологичных долговечных материалов (титана, кобальтохромового сплава, керамики, высокомолекулярной пластмассы);
- в конце артропластики рану скрепляют косметическим швом с сохранением места для дренажа.
В момент оперативного вмешательства на контрольно-диагностических аппаратах ведется постоянный мониторинг всех жизненно важных функций, в том числе показателей гликемии. Нередко возникает потребность использовать в течение всего сеанса хирургии непрерывную инфузию инсулина и глюкозы в нужных дозировках. При возникновении нежелательных патологических факторов незамедлительно оказывается соответствующая медицинская помощь для скорой стабилизации состояния до неопасного уровня.
По статистике, не менее 90 % пациентов, СД у которых адекватно компенсировался в периоперационный период, после качественной замены сустава имеют успешный исход лечения. Однако неверное управление диабетом до, во время и после операции обрекает на затяжное и нелегкое восстановление.
Правила восстановления и реабилитации
В начальном периоде по причине операционной травмы будет присутствовать боль, которую снимают обезболивающими препаратами из спектра НПВС, в крайних ситуациях возможно применение кортикостероидов. Все без исключения лечебно-восстановительные мероприятия прописываются и контролируются только оперирующим хирургом, эндокринологом и реабилитологом!
В первые сутки после ЗСЭ пациенту назначают каждые 4-6 часов инсулин короткого действия. Разовую норму простого гормонального раствора рассчитывают, ориентируясь на содержание глюкозы в крови. Например, при гликемии 11-14 ммоль/л подкожно вводят 4 ед. ИКД, при 14-16,5 ммоль/л – 6 ед. В питании ориентируются на проводимую в предоперационном периоде диету. В дальнейшем человека переводят на привычный режим и дозы инсулиновой терапии, при необходимости специалист вносит в нее коррективы.
Людям с СД 2 типа, которым выполнена замена сустава, не менее чем в течение 5-6 дней после вмешательства показано введение инсулина, даже если их основной препарат – ПССП. Отмена назначенного инсулина возможна до или в день выписки при условии, что рана заживает хорошо, гнойного воспаления нет. Наиболее адекватный срок для принятия решения отменить инсулинотерапию при заболевании 2 типа – после снятия швов.
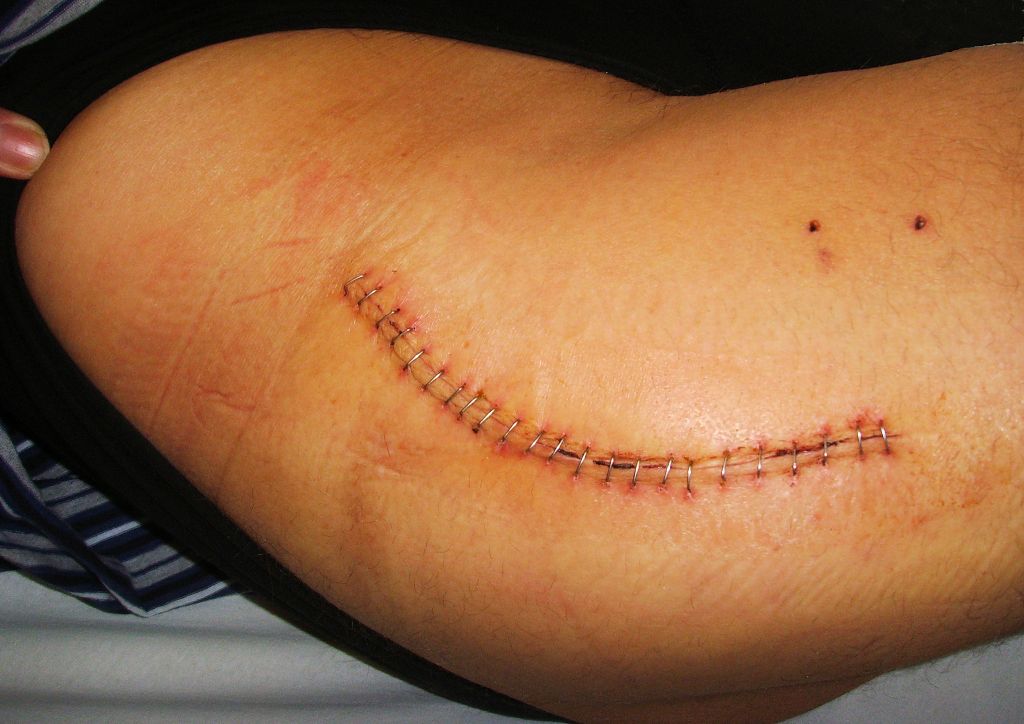
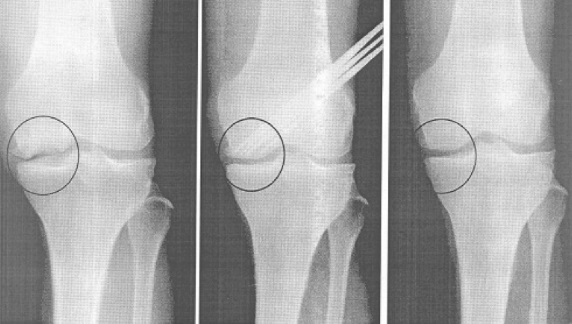
Хорошо заживающий шов.
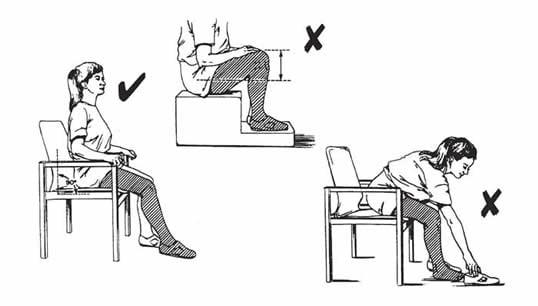
Обязательно нужно контролировать мочеиспускание: мочевой пузырь требует своевременного опорожнения, чтобы воспрепятствовать восходящей инфекции. Наряду с этим прописываются антибиотики. Медикаментозно, посредством ранней активизации (ходьбы на костылях, начиная со следующих суток) и специальной лечебной физкультуры осуществляется профилактика тромбозов вен нижних конечностей, застойных явлений в легких.
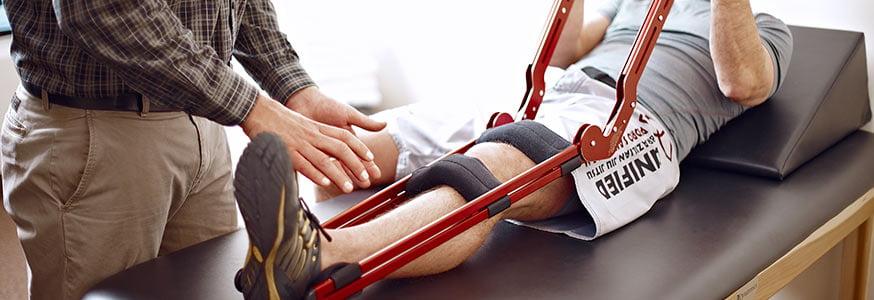
Параллельно методист по ЛФК назначает продуктивную зарядку, занятия на реабилитационных тренажерах, направленные на укрепление мышц, увеличение амплитуды движений в суставе до нормы. Для лучшей тканевой регенерации, восстановления мышечного тонуса, нормализации обмена веществ и кровотока положено проходить процедуры физиотерапии (электромиостимуляция, магнит, лазер и пр.).
Полноценное восстановление при неосложненной реабилитации достигается ориентировочно спустя 2-3 месяца. После пациенту показано прохождение курортно-санаторного лечения. В последующем необходимо посещать санаторий, специализирующийся на проблемах опорно-двигательного аппарата и суставов, ежегодно 1-2 раза.

Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.